doi:
10.56294/hl202369
ORIGINAL
Dry eye symptoms and frequency of screen use reported by
students of the Medical School of the Universidad Abierta Interamericana - Sede
Rosario Argentina, during the COVID-19 pandemic period (2020-2021)
Síntomas de ojo seco y frecuencia de uso
de pantallas referidos por estudiantes de la Carrera de Medicina de la
Universidad Abierta Interamericana - Sede Rosario Argentina, durante el período
de pandemia de COVID-19 (2020-2021)
Constanza Vicentin, Alejo Vercesi, Nirley Caporaletti
1Universidad
Abierta Interamericana. Sede Rosario, Santa Fe, Argentina.
Citar
como:
Vicentin C, Vercesi A, Caporaletti N. Dry eye symptoms and frequency of screen
use reported by students of the Medical School of the Universidad Abierta
Interamericana - Sede Rosario Argentina, during the COVID-19 pandemic period
(2020-2021). Health Leadership and Quality of Life. 2023; 2:69. https://doi.org/10.56294/hl202369
Enviado:
24-03-2023
Revisado: 16-06-2023
Aceptado: 01-10-2023
Publicado: 02-10-2023
Editor:
PhD.
Prof. Neela Satheesh 
ABSTRACT
Introduction: dry eye is a multifactorial disease that is related to the
use of electronic devices. During the COVID- 19 pandemic confinement, distance
learning was adopted, which may have increased the frequency of use of these
devices in college students, which could increase the risk of having dry eye
symptoms.
Objective: to describe the symptoms of dry eye and the frequency of
screen use reported by 5th year students of the Medical School of the
Universidad Abierta Interamericana (UAI)- Sede Rosario, during the COVID-19
pandemic period (2020-2021).
Method: quantitative, observational, retrospective,
cross-sectional, descriptive design. Carried out in the UAI during the months
of January to June 2023. The population consisted of all the students in the
5th year in the 1st four-month period of the Medicine Career, in the year 2023.
The sampling was non-probabilistic by convenience. A virtual survey consisting
of 9 closed and multiple-choice questions was applied. The variables were
analyzed by means of absolute and relative percentage frequencies.
Results: a total of 80 students were surveyed, of whom 72 % were
female and 28 % male, with a mean age of 26,12 ± 7,91 years (min: 20; max: 40).
Ninety-five percent were regular users of electronic devices prior to the
COVID-19 pandemic. Ninety-nine percent reported an increase in hours of
electronic device use by an average of 5,57 ± 2,03 hours per day. During the
COVID-19 pandemic, students reported symptoms such as dry eye sensation,
burning, itching, irritation, tearing, and increased blinking. Forty percent had
some impairment in reading on digital screens and 28 % had discomfort when
watching TV or using electronic devices with screens.
Conclusions: the student population surveyed reported increased use of
electronic devices with screens during the COVID-19 pandemic, reporting dry eye
sensation, burning, itching, irritation, tearing, and increased blinking. Women
under 30 years of age reported the highest frequency of dry eye symptoms.
Keywords:
Dry Eye; Pandemic COVID-19; Virtual Education; Digital
Screen.
RESUMEN
Introducción: el
ojo seco es una enfermedad multifactorial que está relacionada con el uso de
dispositivos electrónicos. Durante el confinamiento por la pandemia de COVID-
19 se adoptó la modalidad de estudios a distancia, lo cual puede haber
incrementado la frecuencia del uso de estos dispositivos en los estudiantes
universitarios, lo cual podría elevar el riesgo de tener síntomas de ojo seco.
Objetivo: describir
los síntomas de ojo seco y la frecuencia de uso de pantallas referidas por los
estudiantes de 5to año de la Carrera de Medicina de la Universidad Abierta
Interamericana (UAI)- Sede Rosario, durante el período de pandemia de COVID-19
(2020-2021).
Método:
estudio de tipo cuantitativo, observacional, con un diseño descriptivo de corte
transversal y retrospectivo. Llevado a cabo en la UAI durante los meses de
Enero a Junio del año 2023. La población estuvo conformada por la totalidad de
los estudiantes que cursaban el 5to año en el 1er cuatrimestre de la Carrera de
Medicina, en el año 2023. El muestreo fue no probabilístico por conveniencia.
Se aplicó una encuesta virtual constituida por 9 preguntas cerradas y de
respuesta múltiples. Las variables se analizaron a través de frecuencias
absolutas y relativas porcentuales.
Resultados:
se encuestaron un total de 80 estudiantes, de estos el 72 % eran mujeres y 28 %
hombres, con una edad media de 26,12 ± 7,91 años (min: 20; máx: 40). El 95 %
utilizaba habitualmente dispositivos electrónicos previos a la pandemia de
COVID-19. El 99 % manifestó haber tenido un incremento en las horas de uso de
dispositivos electrónicos en un promedio de 5,57 ± 2,03 horas al día. Durante
la pandemia de COVID-19, los estudiantes reportaron síntomas como sensación de
ojo seco, ardor, picazón, irritación, lagrimeo y aumento del parpadeo. El 40 %
presentó algún impedimento para leer en pantallas digitales y el 28 % tuvo
molestias al mirar la televisión o usar dispositivos electrónicos con pantalla.
Conclusiones:
la población de estudiantes encuestada refirió haber tenido un incremento del
uso de dispositivos electrónicos con pantalla durante la pandemia de COVID-19
manifestando haber sentido sensación de ojo seco, ardor, picazón, irritación,
lagrimeo y aumento del parpadeo. Las mujeres menores de 30 años fueron quienes
expresaron haber tenido mayor frecuencia de síntomas de ojo seco.
Palabras clave:
Ojo Seco; Pandemia COVID-19; Educación Virtual; Pantalla Digital.
INTRODUCCIÓN
El
20 de marzo de 2020 se decreta en la República Argentina el aislamiento social,
preventivo y obligatorio (ASPO) en toda la población como medida para minimizar
la propagación interhumano en un contexto de pandemia mundial producida por el
virus SARS-CoV-2 (COVID-19) (Gobierno Argentina, 2020). El ASPO obliga a la
población Argentina a realizar sus actividades laborales, educativas,
recreativas y sociales dentro del ámbito domiciliario. Por lo que se ve
incrementado el uso de dispositivos digitales de pantalla, tales como
televisores, computadoras, teléfonos celulares, entre otros; lo que puede
producir irritación visual, síndrome visual por computadora (SVC), fatiga
ocular digital o enfermedad de ojo seco (EOS) (Sheppard y Wolffsohn, 2018).
La
EOS es un trastorno multifactorial del líquido lagrimal y de la superficie
ocular que provoca síntomas como malestar, alteraciones visuales, inestabilidad
de la película lagrimal y posible daño de la superficie ocular. Su prevalencia
mundial oscila entre el 5 % y el 35
%, con una mayor predisposición en la población femenina (Dana et al., 2019).
Por otro lado, en Argentina hay más de 4 000 000 de personas que sufren EOS (Instituto de Microcirugía Ocular Córdoba,
2022). Esta enfermedad causa síntomas
subjetivos y, a menudo, inespecíficos, como enrojecimiento, ardor, escozor,
sensación de cuerpo extraño, picazón y fotofobia. El malestar, la intensidad y
la frecuencia de estos síntomas aumentan concomitantemente con el nivel de
gravedad. Una vez alcanzado el nivel de gravedad, aparecen síntomas visuales
constantes y posiblemente incapacitantes (Messmer, 2015).
Una
de las causas de la EOS es el uso de pantallas electrónicas, pero además se
atribuye a hábitos inadecuados que se dan cuando
un individuo está frente a ellas, como por ejemplo mantener la mirada fija, no
parpadear, aspectos neurofisiológicamente necesarios para producir el proceso
de aprendizaje que involucran la atención. La
frecuencia del parpadeo está relacionada con la extensión de la película
lagrimal sobre las estructuras del ojo, principalmente sobre su capa lipídica.
Los cambios en la frecuencia o la amplitud del parpadeo pueden alterar la tasa
de evaporación (inestabilidad) de la película lagrimal, lo que a su vez aumenta la osmolaridad lagrimal, un
evento biológico que conduce a procesos fisiopatológicos en la función ocular.
Lo anterior, explica la gran mayoría de los síntomas oculares asociados a la
pérdida de la homeostasis de la superficie ocular (Gómez et al., 2021).
Por
otro lado, el SVC es un trastorno caracterizado por síntomas visuales y
músculo-esqueléticos (dolor de cuello y hombros) causados por el uso prolongado
de una computadora o equipo digital. Quizás sería más correcto llamarlo
síndrome de fatiga visual debido al
uso no solo de computadoras, sino también de diversos dispositivos como
teléfonos, tabletas, entre otros. Las molestias oculares pueden referirse a
molestias externas como cansancio, escozor, quemazón, picor, ojos rojos e
irritación. Los relacionados con la función visual a menudo se denominan fatiga
visual, visión borrosa, problemas para enfocar o visión doble. Todos estos
pueden coexistir, excepto el dolor o molestias detrás de los ojos y dolores de
cabeza (Gowrisankaran y Sheedy, 2015).
Entre
las causas personales de cada individuo, es importante mencionar la presencia
de cambios en la visión no diagnosticados, como hipermetropía, astigmatismo, miopía y presbicia, así como
la consiguiente falta de enfoque. Otras entidades importantes son la presencia
de estrabismo latente (foria), insuficiencia de convergencia, o espasmo de
acomodación, que deben ser reconocidas y tratadas por un especialista. El uso
de lentes de contacto se asocia frecuentemente con síntomas de ojo seco en
sujetos emétropes y usuarios de gafas. En cuanto a la fisiología del ojo, los
factores de riesgo se han descrito como una velocidad de parpadeo reducida y un
parpadeo incompleto, lo que significa que el ojo no se cierra para cubrir y
humedecer completamente el globo ocular (Ayerza y Emery, 2020).
Entre
los factores que contribuyen a la aparición de este síndrome pueden estar
factores ambientales como la iluminación en el entorno de trabajo, los reflejos
en la pantalla de la computadora (de la iluminación artificial o de las
ventanas), la necesidad de usar aire acondicionado o calor para un ambiente más seco,
la distancia de trabajo, la posición ergonómica, el tamaño de la pantalla, la
calidad de la imagen, entre otros. La ocurrencia del SVC está
directamente relacionada con el tiempo de uso, y ocurre en más del
50 % de las personas que usan una computadora continuamente por más de 6 horas
(Coles-Brennan et al., 2019). Varios estudios han demostrado que hasta el 75 %
de las personas que emplean algún dispositivo electrónico durante más de 6
horas desarrollan problemas visuales (Altalhi et al., 2020; Miura et al.,
2013).
Hoy en día
la tecnología digital es una
herramienta fundamental en la vida
de los seres humanos y su uso ha aumentado drásticamente con el pasar de
los años. La utilización de dispositivos digitales se ha convertido en una necesidad,
ya que a través de ellos se puede cumplir con las
responsabilidades laborales, académicas y sociales (Nivelo-Román y
Paredes-Polanco., 2022).
Se
estima que 60 millones de personas a nivel mundial padecen SVC, con una
incidencia de 1 millón de nuevos
casos por año, lo que conduce a una
disminución en la productividad
laboral y académica (Al Tawil et al., 2020). Las actividades con mayor demanda
cognitiva exacerban los efectos de los estresores visuales. Durante el trabajo en computadoras y actividades cognitivas
como la lectura en pantallas electrónicas, se pueden presentar cambios en la
frecuencia de parpadeo, disminuyendo así la tasa de parpadeo de lo normal
(Jongkees y Colzato, 2016).
Diversos
estudios publicados sitúan la prevalencia en un 60-75 % en población general y
en un 65 % en oficinistas, especialmente con una edad media de 54 años y
predominio de mujeres (Sánchez-Brau et al.,
2020; Tauste et al., 2016).
De igual forma, el SVC se ha estudiado en
población universitaria y se ha encontrado que tiene una prevalencia del 53 % al
82 %, con predominio femenino (Al Tawil et al., 2020; Kharel y Khatri,
2018; Liviero et al., 2020; Moldovan et al., 2020; Patil et al., 2019).
Al
respecto, Liviero et al. (2020) muestran que con la pandemia de COVID-19, la
virtualidad ha incrementado y con ello el número de personas expuestas a las pantallas electrónicas, demostrando que
durante el periodo de pandemia el tiempo de exposición frente a las pantallas
se ha incrementado en un 90 % en todos los grupos etarios, principalmente en
jóvenes; de los cuales el 70 % manifiesta síntomas relacionados con alteraciones de la superficie ocular.
Demostrando que la fijación visual
sostenida en las pantallas provoca trastornos en la convergencia y alteración
de los mecanismos de acomodación. Asimismo, por la disminución de la frecuencia
de parpadeo y el aumento de la tasa de evaporación lagrimal se generan
trastornos de la superficie ocular.
En este sentido,
es posible que la educación virtual actúe como un
estresor visual adicional. Un
reciente estudio confirma un empeoramiento de los síntomas de malestar ocular
en estudiantes con un mayor uso de pantallas electrónicas debido a la
participación en cursos online (Giannaccare et al., 2020). Por otra parte,
Sheppard y Wolffsohn (2018), confirman que los estudiantes a quienes se les dan
materiales con menor exigencia cognitiva parpadean un 10 % más veces por minuto
que aquellos que reciben textos cognitivamente mucho más exigente.
Por
lo tanto, el presente estudio parte del supuesto de que la pandemia de COVID-19 incrementó la frecuencia de síntomas de ojo seco en los estudiantes de la Universidad Abierta Interamericana
(UAI), debido a que durante esta se implementó la modalidad de clases
virtuales, requiriéndose un mayor uso de pantallas digitales para el
cumplimiento de las asignaciones y actividades académicas durante la ASPO. Por
lo mencionado anteriormente, siendo los estudiantes una de
las poblaciones más afectadas, se plantea el siguiente
interrogante de investigación:
¿Refieren
los estudiantes de la Carrera de Medicina de la UAI-Sede Rosario haber
presentado síntomas de ojo seco durante el período de pandemia de COVID-19 (2020-2021)?
El
síndrome de ojo seco (SOS) se entiende como una patología de carácter
multifactorial que afecta la superficie ocular. Es una deficiencia lagrimal que
provoca molestias oculares, deterioro de la visión, inestabilidad de la
película lagrimal, inflamación de la superficie ocular y su destrucción en
casos más graves (Tang et al., 2016; You et al., 2016).
Dado
que es una enfermedad multifactorial, existen diversos factores que influyen en
ella. Las exposiciones ambientales como el clima seco o ventoso y las
partículas de aire son factores que agravan la inflamación ocular. Los cambios
hormonales también influyen
en la enfermedad, ya que alteran la calidad de la
lágrima y su producción. Se ha verificado que la disminución de andrógenos se asocia al ojo seco, siendo las mujeres bajo terapia
hormonal y las postmenopáusicas las más afectadas. Además de lo mencionado, algunos fármacos como el
ácido valproico, anticolinérgicos, furosemida, cetirizina,
amitriptilina, lorazepam, entre otros,
pueden provocarla (Ayala y
Contreras, 2022).
Otro
de los factores que contribuyen en la EOS es el uso de lentes de contacto. Esto
se debe a que las lentes absorben la película lagrimal, que luego roza la
conjuntiva y empeora la afección. Además, enfermedades sistémicas como la
diabetes, rosácea, síndrome de Sjogren y parkinson, entre otras, así como
algunos procedimientos quirúrgicos como cirugía de cataratas, queratoplastia,
blefaroplastia y cirugía de glaucoma también pueden conducir a la enfermedad.
Otra causa es la reducción del parpadeo, que puede ser causado por el uso
excesivo de dispositivos digitales como teléfonos móviles, computadoras y
televisores, lo que resulta en una menor frecuencia de parpadeo (Garg et al.,
2008).
Epidemiología
La
prevalencia del SOS se encuentra en amplios rangos entre los diferentes países,
en Estados Unidos entre el 7,8 %-14,6 %, en Europa entre el 31,0
%-57,1 %, y si lo clasificamos por
países, en Reino Unido se presenta en un 31,0 %, en España es del 11,0 %, en
Italia es del 57,1 % y en Asia entre el 27,55 %-33,7 % (Villarreal Ludueña, 2019).
Se
estima que en Estados Unidos alrededor de 3,23 millones personas que
corresponden al sexo femenino padecen de esta patología y a su vez 1,68
millones correspondientes al sexo masculino, para dar un total de 4,91 millones
de personas en edades mayores a 50 años teniendo una prevalencia entre el 5 y
30 % (Villarreal Ludueña, 2019).
En
América Latina, se estima que el 50 % de las consultas de oftalmología son por
EOS, una condición que puede ser difícil de identificar para los pacientes porque
sus síntomas de irritación ocular, picazón, ardor y visión borrosa
pueden confundirse fácilmente con otros problemas. Brasil, Chile y Argentina
han visto un aumento en los casos de ojo
seco durante la pandemia, lo que significa que millones de personas sufren de
sequedad ocular por pasar demasiado tiempo frente a las pantallas, de hecho, más del 38 % de los encuestados en una investigación de la organización
Fight for Sigh, dicen que su visión se ha deteriorado desde que comenzó la
pandemia (Santos, 2021).
Según
la gravedad de la enfermedad, las manifestaciones clínicas más comunes de la
EOS son las siguientes: irritación, sequedad ocular, comezón, visión borrosa,
sensación de cuerpo extraño, fotofobia, enrojecimiento conjuntival, hiperemia,
entre otras (Vera et al., 2020). Se
debe tener en cuenta que los
síntomas empeoran al final del día y se exacerban en ambientes secos
o ventosos, por el uso
de calefacción en interiores o aire acondicionado,
por uso de dispositivos digitales o lectura excesiva (Alomoto, 2019).
En
la etapa subclínica de la enfermedad, los pacientes pueden estar asintomáticos o los síntomas pueden no ser
evidentes. No obstante, la hiperosmolaridad lagrimal es la responsable del
malestar ocular cuando se presentan clínicamente. Lo primero que aparece es la
sensación de cuerpo extraño, seguido de fatiga visual, lagrimeo reflejo, picor,
visión borrosa y fotofobia (Ayala y Contreras, 2022).
Otros
síntomas típicos de esta patología es el enrojecimiento conjuntival y las
erosiones epiteliales puntiformes (queratitis puntiforme superficial) que
aparecen como parte del daño de la superficie ocular (Alomoto, 2019). Por otro
lado, la blefaritis o meibomitis pueden aparecer como signos de disfunción de
la glándula de Meibomio (Ayala y Contreras, 2022).
Por
último, en etapas graves o tardías, pueden
encontrarse cicatrices conjuntivales, lesiones en la córnea
como úlceras y/o perforaciones y defectos
epiteliales
persistentes. Sin embargo, las complicaciones graves son poco común y solo se
evidencian en casos de síndrome de Sjögren, síndrome de Stevens-Johnson,
xeroftalmia, enfermedad de injerto
contra huésped e ictiosis. Esto puede generar pérdida de
la visión e incluso ceguera funcional (Alomoto, 2019).
Diagnóstico
El
diagnóstico clínico se basa en los hallazgos reflejados en la anamnesis,
teniendo en cuenta todos los síntomas e interrogando al paciente en relación
con: la duración y la variación de los síntomas, uso de fármacos oculares
tópicos, en la presencia de enfermedades sistémicas, exposición a factores
ambientales (clima seco o ventoso, uso de aire acondicionado o ventilador) y en
el uso de dispositivos digitales (Ayala y Contreras, 2022).
Existen
17 cuestionarios para evaluar la enfermedad, pero solo 12 han sido validados.
Por otro lado, los test que más se realizan en la práctica médica son: DEQ-J Y OSDI (Ayala y Contreras, 2022). Más allá
de la anamnesis y de los cuestionarios, para
lograr un buen diagnóstico, hay que realizar una exploración ocular externa con una serie de pruebas diagnósticas (Ayala y
Contreras, 2022). Dichas pruebas diagnósticas son las
siguientes (Kanski y Bowling, 2012):
·
Tiempo de rotura de la película
lagrimal: se utiliza para evaluar la inestabilidad de la película lagrimal. Es
patológica en la deficiencia de lágrima acuosa y en los trastornos de las
glándulas de Meibomio. Para realizar esta prueba se utiliza fluoresceína al 2
%. Y se considera anormal cuando aparecen áreas oscuras en menos de 10
segundos.
·
Prueba de Schimmer: se mide la cantidad
de humedad en un papel de filtro especial. Se puede realizar con anestesia o
sin ella. Este test es anormal cuando obtenemos menos de 10 mm de papel
humedecido después de 5 minutos sin anestesia y menos de 6 mm con anestesia.
·
Otras pruebas: tinción de superficie
ocular, prueba de aclaramiento de fluoresceína, medición de lactoferrina,
prueba del hilo de rojo fenol, meniscometría de las lágrimas y citología de
impresión.
Tratamiento
El tratamiento del ojo seco se basa en el control de la sintomatología y la prevención de las lesiones
de la superficie ocular. Se decide qué medida se va a tomar
según
la gravedad de la enfermedad (Kanski y Bowling,
2012). Es de suma importancia saber que la detección temprana
y el tratamiento adecuado de esta patología ayuda a evitar
posibles complicaciones como úlceras corneales y cicatrización (Alomoto,
2019).
De
forma aislada o combinada, se presentan las siguientes medidas como base de tratamiento (Alomoto, 2019; Cosentino y
Rodríguez, 2019; Kanski y Bowling, 2012):
•
Educación del paciente: el paciente debe
aceptar el problema y comprender la importancia del seguimiento de la
patología. Deben evitarse los factores que provocan la enfermedad como tóxicos,
fármacos tópicos y las exposiciones ambientales. Por otro lado, se debe explicar la importancia del parpadeo durante la lectura o al estar
frente a las pantallas digitales.
•
Tratamiento farmacológico: los fármacos
utilizados son los siguientes:
ü Sustitutos de lágrimas artificiales
ü Geles, emulsiones y ungüentos
ü Ácidos
grasos omega-3 tópicos o sistémicos: por vía oral posee funciones antiinflamatorias beneficiosas que ayudan en la producción de lágrimas.
ü Secretagogos – diquafosol
ü Agentes antiinflamatorios: ciclosporina o corticoides tópicos
ü Antagonistas
del antígeno 1 asociados a la
función de los linfocitos (lfa-1)
ü Tetraciclinas tópicas
o sistémicas.
ü Inmunosupresores sistémicos.
·
Oclusión de puntos lagrimales: esto
disminuye el drenaje y, por ende, permite que las lágrimas naturales se
mantengan por más tiempo, además aumenta el efecto de la lágrima artificial. La
oclusión puede ser de tipo temporal,
reversible o permanente. La oclusión temporal se puede llevar a cabo mediante
la utilización de tapones de colágeno, los cuales son solubles o con tapones de
silicona que son permanentes. Por otro lado, la oclusión permanente se realiza
con electrocauterización. Solo debe realizarse en pacientes con ojo seco grave, en aquellos con deficiencia repetida en la
prueba de Schimmer y en los cuales hubo una respuesta positiva a tapones
temporales sin epifora.
·
Protección para los ojos: las lentes de contacto
pueden ayudar en algunos
casos de EOS. Los tipos de lentes
son los siguientes: lentes de goma de silicona, lentes de contacto,
duras esclerales permeables al gas, lentes permeables al oxígeno y además está
disponible como lente de contacto de 5 a 10 días, la membrana amniótica sin
sutura criopreservada. Agregando a lo anterior, también se puede utilizar las
gafas de cámara de humedad, las cuales se colocan alrededor de los ojos para
contener la humedad y proteger contra los irritantes.
·
Conservación de las lágrimas existentes:
para ello se pueden utilizar humidificadores ambientales o bien se trata de
reducir la temperatura ambiente para que la evaporación lagrimal se minimice.
·
Terapia con luz pulsada: es uno de los
tratamientos más recientes para el ojo seco evaporativo. A partir de un proceso de fototermólisis selectiva,
se genera la destrucción de las
telangiectasias finas del párpado y de esta manera se inhibe la entrada de mediadores inflamatorios a las glándulas
de Meibomio. Por otro lado, el
calentamiento local leve, ablanda la consistencia del Meibomio, favoreciendo su expresión y la
destrucción de gérmenes que provocan inflamación en la glándula.
·
Plasma rico en plaquetas y suero
autólogo: Los colirios de hemoderivados se basan en soluciones elaboradas a
partir de la sangre del paciente (autólogo), como el suero autólogo, plasma
rico en plaquetas, plasma rico en factores de crecimiento o lisados de
plaquetas, o de donantes (homólogo), tales como el suero alogénico o suero del
cordón umbilical. Los productos sanguíneos tienen algunas ventajas sobre otros
tratamientos oculares comunes porque no solo funcionan como un sustituto de las
lágrimas, sino que también contienen componentes biológicos que los hacen más
parecidos a las lágrimas naturales.
·
Otras
alternativas: inyección de toxina
botulínica, agonistas colinérgicos orales como la Pilocarpina, o la
tarsorrafia pueden ser otros métodos para tratar el ojo seco.
Objetivos
·
Describir los síntomas de ojo seco y la frecuencia
de uso de pantallas referidas por los estudiantes de 5to año de la Carrera de
Medicina de la UAI - Sede Rosario, durante el período de pandemia de COVID-19
(2020-2021).
·
Caracterizar los síntomas de ojo seco según edad, sexo y condición ocular previa
referidos por los estudiantes.
·
Describir la utilización de dispositivos digitales y el tiempo
de exposición visual frente a pantallas
referidas por los estudiantes durante el período de pandemia de COVID-19
(2020-2021).
·
Describir las presencia de síntomas
oculares y la dificultad para la fijación de la visión en lectura o pantallas
referidas por los estudiantes durante el período de pandemia de COVID-19
(2020-2021).
MÉTODO
Diseño
El estudio
fue de tipo cuantitativo, observacional, con un diseño descriptivo de corte transversal y retrospectivo. La investigación tuvo una duración
de seis meses comprendidos entre el 1 de enero al 30 de junio del año
2023.
Ámbito
Se
llevó a cabo en la Universidad Abierta Interamericana (UAI), específicamente en la facultad de Medicina
ubicada en Avenida Ovidio Lagos 944, Rosario, Santa Fe, Argentina. Es una
universidad privada, laica, autónoma, plural y sin fines de lucro. Integra la
red de instituciones Vanguardia Educativa "VANEDUC".
La
población estuvo conformada por la
totalidad de los estudiantes que cursaban el 5to año en el 1er
cuatrimestre de la carrera de Medicina de la UAI- sede Rosario, en el año 2023. La elección de la población
se fundamentó en la consideración de que los estudiantes de 5to año de la
carrera de Medicina, durante la pandemia de COVID-19 se vieron forzados a
cursar sus estudios a distancia, lo que fomentó el uso constante de
dispositivos digitales y pantallas de computadoras para cumplir con las exigencias de las asignaturas. Se aplicaron los
siguientes criterios de selección:
·
Alumnos de 5to año de la carrera de
Medicina de la UAI – Sede Rosario, mayores de edad, sin distinción de sexo, que
han cursado de manera virtual durante la pandemia de COVID-19 (2020-2021),
empleando dispositivos electrónicos con pantallas: computadoras, celulares,
tabletas, portátiles, entre otros.
Criterios de exclusión
·
Estudiantes de 5to año diagnosticados de
enfermedad de ojo seco no asociado a uso de pantallas digitales, previo a la
pandemia por COVID-19.
·
Alumnos
que rechacen participar en el estudio.
·
Alumnos
que no firmen/entreguen el consentimiento informado.
Criterios de eliminación
·
Estudiantes que no completen
la encuesta en su totalidad.
La
muestra fue de tipo no probabilística, por conveniencia; con incorporación
consecutiva de los sujetos. La muestra se tomó los días miércoles y jueves del
mes de Mayo durante las 10:00 am y las 12:00 pm.
El
instrumento de recolección de datos estuvo comprendido por una encuesta virtual,
anónima, voluntaria y autoadministrada constituida por 9 preguntas cerradas y de respuesta múltiples (anexo 1). Dicho instrumento fue una adecuación de la encuesta realizada por la Sociedad de Oftalmología de
Córdoba, Argentina, empleada en el estudio de Liviero et al (2020), la cual fue sometida a la validación
de expertos según el formato
anexo (anexo. 3).
La
distribución del instrumento se realizó por vía electrónica a través de la
aplicación de mensajería Whatsapp,
donde se les proporcionó a los estudiantes el link de redirección a la encuesta online
disponible en google forms.
Definiciones
·
Condición ocular: presencia de
patologías oculares previas a la pandemia de COVID-19. Se tomó como referencia
el uso de lentes de contacto o correctivos, así como también el diagnóstico de
SOS previo a la pandemia.
·
Dispositivo digital: dispositivos
electrónicos que se utilizan para procesar, almacenar, enviar y recibir
información digital. Para los fines del presente estudio se tomó en
consideración el uso de computadoras, laptops, teléfonos inteligentes,
tabletas, televisores, entre otros.
·
Tiempo de exposición: intervalo de
tiempo que el estudiante dedica al uso de dispositivos digitales (2 horas, 4
horas, 6 horas u 8 horas) durante el día.
·
Síntomas de ojo seco: presencia de
cambios repentinos en la vista tales como: sequedad ocular, ardor, picazón, ojo
rojo- irritación, lagrimeo o aumento de parpadeo.
Variables
Edad: variable cuantitativa discreta.
Operacionalización: edad de los alumnos agrupadas
en grupos etarios.
·
De 18 a 22 años
·
De 23 a 27 años
·
De 28 a 32 años
·
De 33 a 37 años
·
De
38 a
42 años
·
Mayor de 43 años
Sexo: variable
cualitativa nominal politómica Operacionalización: según
indique el alumno.
·
Femenino
·
Masculino
·
Prefiere no decirlo
Condición ocular previa: variable
cualitativa nominal politómica Operacionalización: según
indique el alumno.
·
Diagnóstico de ojo seco
·
Usuario de lentes de contacto
·
Usa habitualmente gotas oculares
·
No presenta ninguna
de estas condiciones
Uso de pantallas: variable
cualitativa nominal dicotómica Operacionalización: según
indique el alumno.
·
Si
·
No
Incremento del uso de pantalla durante
la pandemia: variable
cualitativa nominal dicotómica.
Operacionalización: según indique el alumno.
·
Si
·
No
Tiempo de exposición visual
a pantallas: variable cuantitativa discreta Operacionalización: según indique el alumno
·
2
horas
·
4
horas
·
6
horas
·
8
horas
Síntomas de ojo seco: variable cualitativa nominal politómica Operacionalización:
según indique el alumno
·
Sensación de ojo seco
·
Ardor
·
Picazón
·
Ojo
rojo- irritación
·
Lagrimeo
·
Aumento de parpadeo
·
Ninguna de las anteriores
Impedimento para leer: variable
cualitativa nominal dicotómica Operacionalización: según
indique el alumno
·
Si
·
No
Problemas para fijar la mirada: variable
cualitativa nominal dicotómica Operacionalización: según
indique el alumno
·
Si
·
No
La
información obtenida de las encuestas se volcó en una base de datos de
Microsoft Excel y para su análisis se confeccionaron tablas y/o gráficos
correspondientes. Se utilizó
estadística descriptiva y medidas de tendencia central para analizar los datos. Las variables
cuantitativas se analizaron a través de frecuencias absolutas y relativas
porcentuales y se resumieron a través de medidas de posición centrales (media)
y medidas de dispersión (desvío estándar). Mientras que las variables
cualitativas se analizaron a través de frecuencias absolutas y relativas
porcentuales.
El estudio se realizó en base a la
Declaración de Helsinki y la Ley de Protección de Datos Personales n° 25.326
vigente en Argentina, asegurando el anonimato y la confidencialidad de los
datos obtenidos. Se solicitó a los participantes firmar el consentimiento
informado (anexo. 2).
RESULTADOS
Se
encuestaron un total de 80 estudiantes de 5to año de Medicina, de estos el 72 %
eran mujeres y 28 % hombres con una edad media de 26,12 ± 7,91 años (min: 20;
máx: 40). El grupo etario con mayor frecuencia fue el de edades entre 23 y 27
años (tabla 1).
|
Tabla 1. Distribución poblacional según
edad y sexo
|
|
Grupos etarios / Sexo etarios
|
Femenino
|
Masculino
|
Total x grupos
|
|
n
|
%
|
N
|
%
|
n
|
%
|
|
18 a 22 años
|
14
|
18
|
2
|
3
|
16
|
20
|
|
23 a 27 años
|
31
|
39
|
11
|
13
|
42
|
52
|
|
28 a 32 años
|
7
|
9
|
5
|
6
|
12
|
15
|
|
33 a 37 años
|
6
|
7
|
2
|
3
|
8
|
10
|
|
38 a 42 años
|
0
|
0
|
2
|
3
|
2
|
3
|
|
Total x sexo
|
58
|
72
|
22
|
28
|
|
Previo
a la pandemia, el 6 % de los estudiantes encuestados refirió haber sido
diagnosticados de ojo seco, por lo que este porcentaje de alumnos no fue
considerado para el estudio, quedando la población constituida por 75
estudiantes (figura 1).
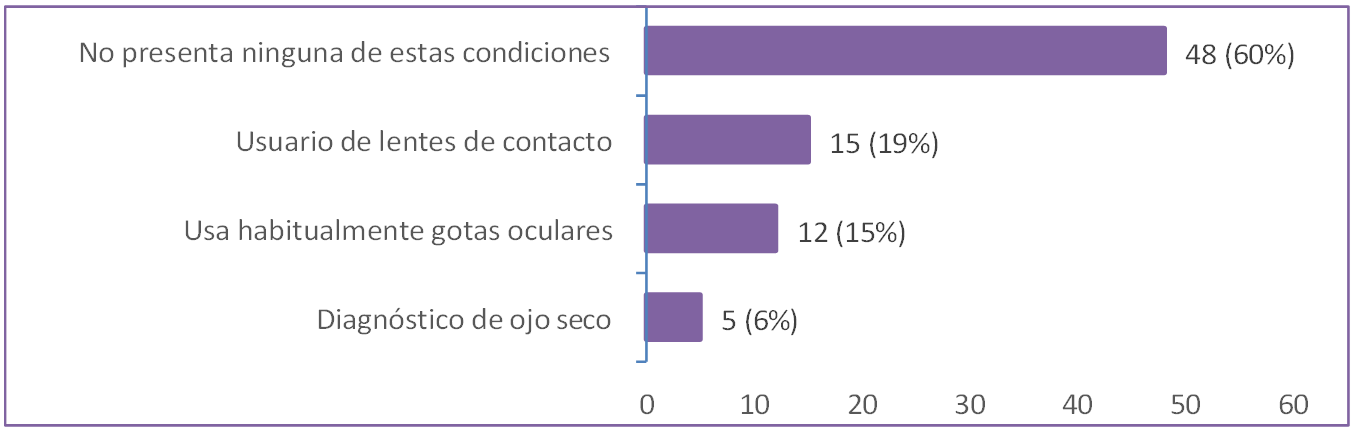
Figura 1. Diagnóstico de condiciones visuales
previo a la pandemia
de Covid-19
El
95 % de los participantes refirió hacer uso habitual de dispositivos electrónicos con pantallas como
televisores, computadoras, tabletas, celulares, portátiles, entre otros previo a la pandemia de COVID-19, y el 5
% no los usaba de forma habitual.
Por
su parte, el 99 % de los estudiantes expresó haber tenido un incremento en las horas de uso diario de dispositivos electrónicos con pantalla
durante la pandemia
de COVID-19 en un promedio de
5,57 ± 2,03 horas al día. El rango horario incrementado se presenta en la
figura 2.
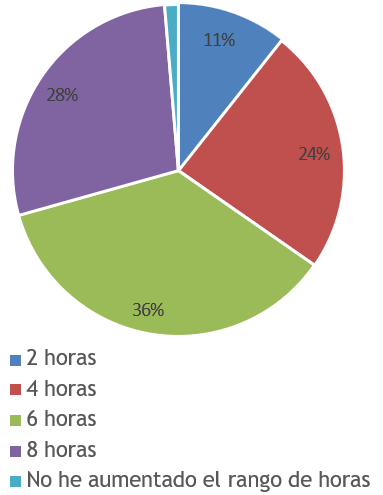
Figura
2. Incremento en horas del uso de pantallas de dispositivos electrónicos
Por
otra parte, los estudiantes de Medicina refirieron síntomas tales como
sensación de ojo seco, ardor, picazón, irritación, lagrimeo y aumento del
parpadeo (figura 3).
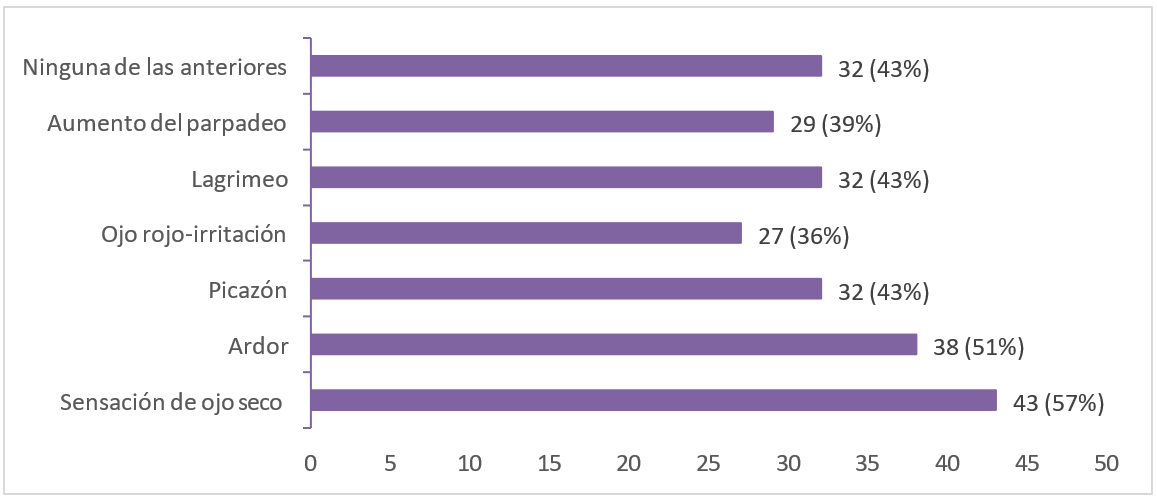
Figura 3. Síntomas de ojo seco referidos por los
estudiantes de medicina
durante la pandemia de
COVID-19
De
igual manera, durante la pandemia de COVID-19, el 60 % de los estudiantes
expresaron no haber presentado ningún impedimento para leer en pantallas digitales y el 40 % restante sí refirió algún impedimento.
Finalmente,
el 72 % de los encuestados refirió no tener ningún problema ocular que le haya
impedido mirar la televisión o usar dispositivos electrónicos con pantalla
durante la pandemia de COVID-19 y el 28 % sí expresó tener molestias al
realizar estas acciones.
DISCUSIÓN
El
uso constante de dispositivos electrónicos con pantalla conduce a múltiples
patologías visuales como alteraciones vergenciales y acomodativas, defectos de
refracción, y/o enfermedad de ojo seco, siendo esto último el objeto de interés
para el presente estudio. La pandemia de COVID-19 generó un cambio drástico en
la vida de las personas en torno a
sus actividades diarias (trabajo, estudio, recreación, entre otros). Esto fue
principalmente debido al confinamiento al cual el mundo fue sometido como
estrategia de control y prevención
de su propagación, ya que la población en general no podía salir de sus hogares para estudiar o trabajar de
manera presencial, sino que se adoptó la educación y trabajo virtual (López et
al., 2021).
Por
tanto, el presente estudio describe los síntomas de ojo seco que refirieron
haber presentado los estudiantes de quinto año de la carrera de Medicina de la
UAI, durante la pandemia de COVID-19 durante su cursado virtual. En este grupo
poblacional, según lo referido por los encuestados, se observó una mayor
frecuencia de sintomatología de ojo seco en la población adulta joven menor de
30 años, en comparación con aquellos que tienen edades superiores a 30; con
mayor incidencia en las mujeres. Estos resultados tienen similitud con los de
un estudio en que se evaluó la presencia de síntomas de ojo seco en estudiantes
de medicina donde participaron 178 estudiantes, de los cuales el 62 % eran
mujeres y 38 % hombres. En lo que respecta a la edad, tuvieron un rango
de 18 a 28 años (Fernández y Yee,
2021). Asimismo, Liviero et al. (2020), en su estudio sobre pantallas y síntomas
de la superficie ocular en cuarentena
por COVID-19, encuestaron un total de 1 525 personas de las cuales el 74 % eran
mujeres y 26 % hombres, sin embargo este estudio encontró una
mayor frecuencia en los grupos etarios de 36 a 45 años (25 %) y
de 46 a 55 años (22 %).
Si
bien las literaturas consultadas plantean que los síntomas de ojo seco se
asocian a edades avanzadas, los resultados del
presente estudio demuestran que durante la pandemia de COVID-19 y debido
al uso frecuente de dispositivos electrónicos con pantalla, bien sea para uso
laboral, académico o recreacional, es una condición visual que se ha visto
incrementada por la población adulta joven. Este estudio está limitado a
estudiantes de medicina. Sin embargo, se puede tomar este resultado como una
alerta sobre la prevalencia de ojo seco en personas jóvenes de todas las
edades. Aunque la prevalencia de ojo seco aumenta con la edad, podemos observar
que, las personas comienzan a presentar
el riesgo de padecer dicha patología desde edades menores a las representadas
por estudios de prevalencia a nivel mundial (Inomata et al.,2019; Sánchez, 2021).
Los
estudiantes encuestados en su mayoría refirieron haber hecho uso frecuente de
dispositivos electrónicos con pantalla previo a la pandemia de COVID-19. Sin
embargo, también manifestaron que este uso se vio incrementado durante el periodo de confinamiento debido a la
adopción de las clases virtuales y del teletrabajo como herramienta de
prevención contra el contagio de esta enfermedad. Al respecto,
Valladares-Garrido et al. (2023), encontró
que por cada hora extra en el uso de
pantallas electrónicas, la frecuencia de síntomas de ojo seco se
incrementa en un 4 %. De igual manera, diversos estudios plantean el uso
frecuente de dispositivos electrónicos como un
factor de riesgo para presentar síntomas de ojo seco, siendo más frecuente entre los jóvenes, especialmente los
adolescentes (Chu et al., 2023; Do et al., 2020; Wang et al., 2023). Del mismo
modo, se hace énfasis en que la intensidad con las que se presentan los
síntomas está directamente relacionada con el
tiempo y el tipo de pantalla empleada (Jaiswal et
al., 2019).
El
aumento del uso de los dispositivos electrónicos es consistente con otros
estudios que examinan el impacto de la pandemia de COVID-19 en la salud ocular
(Cartes et al., 2022). Al respecto, Bahkir y Grandee (2020), realizaron un
estudio de población general en India y encontraron un aumento drástico en el
uso de dispositivos electrónicos desde el comienzo de la pandemia y el
correspondiente deterioro de la salud
ocular. A su vez, García-Ayuso et al. (2022), encontraron que los estudiantes
universitarios en España informaron una mayor prevalencia de síntomas de ojo
seco después de la transición a un entorno de aprendizaje híbrido.
Al
consultar los síntomas de alteración de la superficie ocular, los estudiantes
encuestados refirieron haber padecido sensación de ojo seco, ardor ocular,
lagrimeo, picazón, aumento del parpadeo e irritación. Estos resultados muestra
similitud con el estudio de Liviero et al. (2020), en el cual de las 1 087
personas encuestadas el 72 % manifestó tener síntomas de ojo seco siendo los más frecuentes la sensación de ojo seco y la presencia de picazón.
Esto
se puede asociar a la utilización constante de dispositivos electrónicos,
debido a que los mismos emiten luz azul que puede ocasionar sensibilidad en los
ojos tras la exposición prolongada. Saldanha et al. (2021) encontraron que
durante la pandemia de COVID-19, el tiempo de exposición a pantallas se
incrementó considerablemente causando una deficiencia laboral
debido al cansancio
visual y los
síntomas de ojo seco. Frente a ello, Barabino (2021) señala la importancia del control y prevención de los síntomas de
ojo seco a través de medidas prácticas para reducir la exposición a los
desencadenantes, tomando en consideración que dicha patología es una afección que no solo afecta a la
salud física, sino que también puede reducir la calidad de vida de las personas
y conducir a una reducción notable de la eficiencia laboral y escolar (Napoli
et al., 2021).
Debido
a este aumento, las patologías oculares derivadas del uso de dispositivos electrónicos, también acrecentaron su
afección en la población. Muchos estudios recientes demuestran que gran parte
de la población padece alguno de estos malestares, ya sea de manera moderada o
más grave. Refriéndose como síntomas comunes la sensibilidad a la luz, dolor de
cabeza, deslumbramiento, visión borrosa, síndrome del ojo digital, lagrimeo, resequedad y dificultad para enfocar.
Además, se reconoce que muchas de estas patologías afectan en mayor medida a
mujeres y niños; sin embargo, realizar un control ocular es importante en
cualquier edad para prevenir o mitigar los efectos de algunas de estas
afecciones.
En
este sentido, es importante que todas las personas tengan en cuenta que las
patologías oculares representan un problema de salud pública que se ha visto
agravado por el confinamiento y la virtualidad, ocasionados por la
pandemia del COVID-19. Así, resulta
trascendental, que se implementen estrategias específicas para evitar en la
medida de lo posible las repercusiones negativas del uso de pantallas en la
población, sobre todo en la más joven.
Limitaciones
Al
tratarse de un estudio unicéntrico, es importante destacar que los resultados
obtenidos pueden no ser directamente aplicables a la totalidad de estudiantes
de medicina que utilizaron dispositivos electrónicos durante el periodo ASPO de
la pandemia y que pudieron haber presentado síntomas de ojo seco en la ciudad
de Rosario, Argentina.
De
igual manera, es necesario señalar que la recopilación retrospectiva de datos en un intervalo de tiempo distante a la
aparición de estos síntomas podría introducir ciertos sesgos en la información
analizada.
CONCLUSIONES
La población de estudiantes
encuestada refirió haber tenido un incremento
del uso de dispositivos electrónicos con pantalla durante la pandemia de
COVID-19 manifestando haber padecido sensación
de ojo seco, ardor, picazón, irritación, lagrimeo y aumento del
parpadeo. Las mujeres menores de 30 años fueron quienes expresaron haber tenido
mayor frecuencia de síntomas de ojo seco, sin embargo, no se reportaron
impedimentos o problemas para leer o visualizar los dispositivos con pantallas
durante la pandemia de COVID-19.
REFERENCIAS BIBLIOGRÁFICAS
1. Al Tawil, L., Aldokhayel, S., Zeitouni, L., Qadoumi, T.,
Hussein, S., & Ahamed, S. S. (2020). Prevalence
of self-reported computer vision syndrome symptoms and its associated factors
among university students. European Journal of Ophthalmology, 30(1), 189–195. https://doi.org/10.1177/112067211881511
2. Alomoto Antón, J. E. (2019). Síndrome de ojo seco temprano por uso de TICs
características epidemiológicas y factores de riesgo. (Doctoral dissertation,
Universidad de Guayaquil. Facultad de Ciencias Médicas. Escuela de Graduados).
3. Altalhi, A., Khayyat, W., Khojah, O., Alsalmi, M., &
Almarzouki, H. (2020). Computer Vision
Syndrome Among Health Sciences Students in Saudi Arabia: Prevalence and Risk
Factors. Cureus, 12(2), e7060.
https://doi.org/10.7759/cureus.7060
4. Ayala Sipiran, R. R., & Contreras Villegas, R. I.
(2022). Asociación entre el uso de dispositivos digitales y sintomatología de
ojo seco en estudiantes de 18 a 24 años. Universidad Nacional Pedro Ruiz Gallo.
2021. https://repositorio.unprg.edu.pe/handle/20.
500.12893/10218
5. Ayerza, D., & Emery, N. (2020). Síndrome de fatiga
visual o síndrome visual por computadora. Fronteras en Medicina.,
15(2), 140- 141. https://doi.org/10.31954/rfem/202002/0140-0141
6. Bahkir, F. A., & Grandee, S. S. (2020). Impact of the COVID-19 lockdown on digital device-related
ocular health. Indian journal
of ophthalmology, 68(11), 2378– 2383. https://doi.org/10.4103/ijo.IJO_2306_20
7. Cartes, C., Segovia, C., Salinas-Toro, D., Goya, C.,
Alonso, M. J., Lopez-Solis, R., Zapata, C., Cabezas, M., Yañez, P.,
Flores-Rodriguez, P., Lopez, D., Matus, G. & Traipe, L. (2022). Dry Eye and Visual Display Terminal-Related Symptoms among
University Students during the Coronavirus Disease Pandemic. Ophthalmic
epidemiology, 29(3), 245–251. https://doi.org/10.1080/09286586.2021.1943457
8. Chu, Geoffrey CH, et al. (2023) Asociación entre el tiempo dedicado a los teléfonos
inteligentes y la fatiga visual digital: un estudio observacional prospectivo
de 1 año entre niños y adolescentes de Hong Kong. Investigación de ciencia
ambiental y contaminación. https://doi.org/10.1007/s11356-023-26258-0.
9. Coles-Brennan, C., Sulley, A., & Young, G. (2019).
Management of digital eye strain. Clinical
& Experimental Optometry, 102(1), 18–29. https://doi.org/10.1111/cxo.12798
10. Cosentino, M.J., & Rodríguez, C. (2019). Aplicación
de luz pulsada intensa en el tratamiento del síndrome de ojo seco refractario
al tratamiento clínico. Oftalmología Clínica y Experimental, 12(2):48-54. https://oftalmologos.org.ar/oce_anteriores/files/original/a14f0ed92b248b55032bd33ab55c52c6.pdf
11. Dana, R., Bradley, J. L., Guerin, A., Pivneva, I.,
Stillman, I. Ö., Evans, A. M., & Schaumberg, D. A. (2019). Estimated
Prevalence and Incidence of Dry Eye Disease Based on Coding Analysis of a
Large, All-age United States Health Care System. American Journal of
Ophthalmology, 202, 47–54. https://doi.org/10.1016/j.ajo.2019.01.026
12. Do, C. W., Chan, L. Y. L., Tse, A. C. Y., Cheung, T.,
So, B. C. L., Tang, W. C., Yu, W. Y., Chu, G. C. H., Szeto, G. P. Y., Lee, R.
L. T., & Lee, P. H. (2020). Association between Time Spent on Smart Devices
and Change in Refractive Error: A 1-Year Prospective Observational Study among
Hong Kong Childrenand Adolescents. International journal of environmental
research and public health, 17(23), 8923. https://doi.org/10.3390/ijerph17238923
13. Fernández, C. A. M., & Yee, N. (2021). Presencia de
síntomas de ojo seco en estudiantes de medicina. Revista de la Facultad de
Medicina, 1(30), 35-48.
14. García-Ayuso, D., Di Pierdomenico, J., Moya-Rodríguez,
E., Valiente-Soriano, F. J., Galindo-Romero, C., & Sobrado-Calvo, P.
(2022). Assessment of dry eye symptoms among university students
during the COVID-19 pandemic. Clinical
& experimental optometry, 105(5), 507–513. https://doi.org/10.1080/08164622.2021.1945411
15. Garg, A., Sheppard, J.D., Donnenfeld, E.D., Meyer, D.,
& Mehta, C.K. (2008). Ojo seco y trastornos de la superficie ocular:
diagnóstico y tratamiento en xerodacnologia. Editorial médica Panamericana S.A.
16. Giannaccare, G., Vaccaro, S., Mancini, A., &
Scorcia, V. (2020). Dry eye in the
COVID-19 era: how the measures for controlling pandemic might harm ocular
surface. Graefe’s Archive for Clinical and Experimental Ophthalmology, 258(11),
2567–2568. https://doi.org/10.1007/s00417-020-04808-3
18. Gómez, M. P., Bonilla, C., Castaño, N., & Durán, S.
(2021). Cambios de la superficie ocular en usuarios de pantallas electrónicas.
ACONTACS, 2. https://wwwoptica.inaoep.mx/~tecnologia_salud/acontacs/articulos/revista/Vol-3-2021.pdf#page=76
19. Gowrisankaran, S., & Sheedy, J. E. (2015). Computer
vision syndrome: A review. Work (Reading, Mass.), 52(2), 303–314. https://doi.org/10.3233/WOR-152162
20. Inomata, T., Iwagami, M., Nakamura, M., Shiang, T.,
Yoshimura, Y., Fujimoto, K., ... & Murakami, A. (2020). Characteristics and
risk factors associated with diagnosed and undiagnosed symptomatic dry eye
using a smartphone application. JAMA
ophthalmology, 138(1), 58-68.
21. Instituto de Microcirugia Ocular Cordoba. (2022).
Escasez de la cantidad de lágrima - Ojo Seco - IMOC. IMOC. https://n9.cl/fszav
22. Jaiswal, S., Asper, L., Long, J., Lee, A., Harrison,
K., & Golebiowski, B. (2019). Ocular and visual discomfort associated with
smartphones, tablets and computers: what we do and do not know. Clinical &
experimental optometry, 102(5), 463–477. https://doi.org/10.1111/cxo.12851
23. Jongkees, B. J., & Colzato, L. S. (2016).
Spontaneous eye blink rate as predictor of dopamine-related cognitive
function-A review. Neuroscience and Biobehavioral Reviews, 71, 58–82. https://doi.org/10.1016/j.neubiorev.2016.08.020
24. Kanski, J., & Bowling, B. (2012). Oftalmología clínica. Elsevier España, SL.
25. Kharel Sitaula, R., & Khatri, A. (2018). Knowledge,
Attitude and practice of Computer Vision Syndrome among medical students and
its impact on ocular morbidity. Journal of Nepal Health Research Council,
16(3), 291–296.
26. Liviero, B., Favalli, M., Macció, J.P., Aguirre, T.,
Verzini, J.R., & Endrek, M.S. (2020). Pantallas y síntomas de la superficie ocular en cuarentena
por COVID-19. Oftalmología Clínica y Experimental, 13(4):195-206. https://revistaoce.com/index.php/revista/article/view/34
27. López, S. A., Cedeño, M. A., Toasa, Y. H., Santana, B.
R. M., Chávez, J. P., & Roldán, M. Z. (2021). Detección de problemas
visuales que pueden influir en la nueva modalidad de clases y trabajo
virtuales. QhaliKay. Revista de Ciencias de la Salud, 5(2), 42–49. https://doi.org/10.33936/qkrcs.v5i2.2810
28. Messmer E. M. (2015). The pathophysiology, diagnosis,
and treatment of dry eye disease. Deutsches Arzteblatt International, 112(5),
71–82. https://doi.org/10.3238/arztebl.2015.0071
29. Miura, D., Hazarbassanov, R. M., Yamasato, C. K. N.,
Silva, F. B. E., Godinho, C. J., & Gomes, J. R. B. (2013). Effect of a
light-emitting timer device on the blink rate of non-dry eye individuals and
dry eye patients. British Journal of Ophthalmology, 97(8), 965-967. https://doi.org/10.1136/bjophthalmol-2012-302695
30. Moldovan, H. R., Voidazan, S. T., Moldovan, G., Vlasiu,
M. A., Moldovan, G., & Panaitescu, R. (2020). Accommodative asthenopia
among Romanian computer- using medical students-A neglected occupational
disease. Archives of Environmental & Occupational Health, 75(4), 235–241. https://doi.org/10.1080/19338244.2019.1616666
31. Nivelo-Román, F.A., & Paredes-Polanco, J.P. (2022).
Patologías oculares a causa del
uso de TICs durante la Pandemia por COVID-19. Polo de Conocimiento, 7(4). http://dx.doi.org/10.23857/pc.v7i4.3929
32. Patil, A., Bhavya, Chaudhury, S., & Srivastava, S.
(2019). Eyeing computer vision syndrome: Awareness, knowledge, and
its impact on sleep quality among medical students. Industrial Psychiatry
Journal, 28(1), 68–74. https://doi.org/10.4103/ipj.ipj_93_18
33. Sánchez Correa, P. V. (2021). Síndrome de Ojo Seco en usuarios que utilizan pantallas
electrónicas, atendidos en el centro oftalmológico “Vision Care” [Tesis previa
a la obtención del título de Médico General]. Universidad Nacional de Loja. https://dspace.unl.edu.ec/jspui/bitstream/123456789/24183/1/PaolaViviana_S%C3%A1nchezCorrea%282%29.pdf
34. Sánchez-Brau, M., Domenech-Amigot, B.,
Brocal-Fernández, F., Quesada-Rico, J. A., & Seguí-Crespo, M. (2020). Prevalence of Computer Vision Syndrome and Its Relationship
with Ergonomic and Individual Factors in Presbyopic VDT Workers Using
Progressive Addition Lenses. International Journal of Environmental Research
and Public Health, 17(3), 1003. https://doi.org/10.3390/ijerph17031003
36. Sheppard, A. L., & Wolffsohn, J. S. (2018). Digital
eye strain: prevalence, measurement and amelioration. BMJ Open Ophthalmology,
3(1), e000146. https://doi.org/10.1136/bmjophth-2018-000146
37. Tang, Y. L., Cheng, Y. L., Ren, Y. P., Yu, X. N., &
Shentu, X. C. (2016). Metabolic syndrome risk factors and dry eye syndrome: a
Meta-analysis. International Journal of Ophthalmology, 9(7), 1038–1045. https://doi.org/10.18240/ijo.2016.07.17
38. Tauste, A., Ronda, E., Molina, M. J., & Seguí, M.
(2016). Effect of contact lens use on Computer Vision Syndrome. Ophthalmic
& Physiological Optics: The Journal of the British College of Ophthalmic
Opticians (Optometrists), 36(2), 112–119. https://doi.org/10.1111/opo.12275
39. Valladares-Garrido, M., Munayco-Guillén, F.,
Verástegui-Diaz, A., Cámara-Reyes, R., Hernández-Yépez, P., Huamán García, M.,
Failoc-Rojas, V., & Mejia, C.(2023). Asociación entre percepción de ojo
seco y uso de dispositivos electrónicos en estudiantes de medicina. Revista
Cubana de Medicina Militar, 52(2), e02302480. https://revmedmilitar.sld.cu/index.php/mil/article/view/2480
40. Vera Andrade, F.N., Muñoz Flores, T.E., Rodríguez
Barzola, C.V., & Gaibor Mestanza, P.M. (2020). Síndrome de ojo seco
asociado al computador, manifestaciones clínicas y factores de riesgo.
Sinergias Educativas, E. https://sinergiaseducativas.mx/index.php/revista/article/view/98
41. Villarreal Ludeña, W. S. (2019). Características
clínico-epidemiológicas del síndrome de ojo seco en adultos de consulta
oftalmológica. Hospital del día “Fundación DONUM”. Cuenca, 2018. Universidad
Católica de Cuenca. https://dspace.ucacue.edu.ec/handle/ucacue/10881
42. Wang, C., Joltikov, K. A., Kravets, S., & Edward,
D. P. (2023). Computer Vision Syndrome in Undergraduate and Medical Students
During the COVID-19 Pandemic. Clinical ophthalmology (Auckland, N.Z.), 17,
1087–1096. https://doi.org/10.2147/OPTH.S405249
43. You, Y. S., Qu, N. B., & Yu, X. N. (2016). Alcohol
consumption and dry eye syndrome: a Meta-analysis. International Journal of
Ophthalmology, 9(10), 1487–1492. https://doi.org/10.18240/ijo.2016.10.20
44. Yu, D., Deng, Q., Wang, J., Chang, X., Wang, S., Yang,
R., Yu, J., & Yu, J. (2019). Air Pollutants are associated with Dry Eye
Disease in Urban Ophthalmic Outpatients: a Prevalence Study in China. Journal of Translational Medicine, 17(1), 46. https://doi.org/10.1186/s12967-019-1794-6
FINANCIACIÓN
Los autores no recibieron
financiación para el desarrollo de la presente investigación.
CONFLICTO DE INTERESES
Los autores declaran que no existe
conflicto de intereses.
CONTRIBUCIÓN DE AUTORÍA
Conceptualización:
Constanza Vicentin, Alejo Vercesi,
Nirley Caporaletti.
Curación de datos:
Constanza Vicentin, Alejo Vercesi,
Nirley Caporaletti.
Análisis formal:
Constanza Vicentin, Alejo Vercesi,
Nirley Caporaletti.
Redacción – borrador
original: Constanza Vicentin, Alejo Vercesi, Nirley Caporaletti.
Redacción – revisión y
edición: Constanza Vicentin, Alejo Vercesi, Nirley Caporaletti.
ANEXOS
Material
Suplementario 1: ENCUESTA
La siguiente encuesta forma parte
de un trabajo final de grado, de la carrera de Medicina, y tiene como objetivo:
“Identificar los síntomas de ojo seco asociados al uso de pantallas durante el
período de pandemia de COVID-19 (2020-2021) en los estudiantes de la Carrera de
Medicina de la UAI -Sede Rosario.”
Se llevará a cabo por la alumna de
medicina Constanza Vicentin, en compañía de su respectivo tutor Alejo Vercesi y
Co-tutora Nirley Caporaletti.
Las respuestas serán anónimas y la
confidencialidad de los datos de identificación es conforme a la Ley de
protección de los datos personales nº25326.
Indique el rango etario al que pertenece:
De 18 a 22 años
De 23 a 27 años
De 28 a 32 años
De 33 a 37 años
De 38 a 42 años
Mayor de 43 años
Indique su sexo:
Femenino
Masculino
Prefiere no decirlo
¿Usted presentó alguna de las
siguientes condiciones previo a la pandemia de Covid-19?
Diagnóstico de ojo seco
Usuario de lentes de contacto
Usa habitualmente gotas oculares
No presenta ninguna de estas
condiciones
¿Usted utilizaba
habitualmente dispositivos electrónicos con pantallas (TV, computadoras,
tabletas, celulares, portátiles, etc.) previo a la pandemia de Covid-19?
Si
No
Indique si durante la pandemia de Covid-19
incrementó las horas de uso de dichos dispositivos electrónicos con pantalla:
Si
No
Indique en cuál rango considera que incrementó el
uso de pantallas de dispositivos electrónicos:
2 horas
4 horas
6 horas
8 horas
No he aumentado el rango de horas
Durante la pandemia de Covid-19, ¿ha presentado
alguna de las siguientes condiciones? Marque todas las que considere:
Sensación de ojo seco
Ardor
Picazón
Ojo rojo-irritación
Lagrimeo
Aumento del parpadeo
Ninguna de las anteriores
Durante la pandemia de Covid-19, ¿ha
tenido algún impedimento para leer?
Si
No
Durante la pandemia de Covid-19, ¿ha
tenido algún problema ocular que le haya impedido mirar la TV o usar
dispositivos electrónicos con pantalla?
Si
No
![]()


