doi: 10.56294/hl2024.444
REPORTE DE CASO
Kounis syndrome type I
Síndrome de Kounis tipo I
Yendry Gattorno Águila *, Luis Alberto Rodríguez López, Rubén Reynaldo Quenta Tarqui1
1Servicio de Cardiología, Hospital Universitario Arnaldo Milián Castro. Santa Clara, Villa Clara, Cuba.
2Servicio de Cardiología, Hospital Universitario Ernesto Guevara. Santa Clara, Villa Clara, Cuba.
3Servicio de Cardiología, Hospital Universitario Celestino Hernández Robau. Santa Clara, Villa Clara, Cuba.
Citar como: Gattorno Águila Y, Rodríguez López LA, Quenta Tarqui RR. Kounis syndrome type I. Health Leadership and Quality of Life. 2024; 3:.444. https://doi.org/10.56294/hl2024.444
Enviado: 01-03-2024 Revisado: 28-07-2024 Aceptado: 14-11-2024 Publicado: 15-11-2024
Editor:
PhD. Prof. Neela Satheesh
![]()
Autor para la correspondencia: Yendry Gattorno Águila *
ABSTRACT
Kounis syndrome (KS) is a clinical entity characterized by the simultaneous appearance of allergic symptoms and acute coronary syndrome. Since its initial description in 1991, reviews and case descriptions have been added that are allowing a better understanding of its pathogenesis, for better management. Since 2010, three variants of this syndrome have been defined: vasospastic allergic angina (type I), allergic myocardial infarction (type II) and in-stent thrombosis with occlusive thrombus infiltrated by eosinophils and mast cells (type III). A patient discharged from our service with this diagnosis is presented and the electrocardiographic and angiographic images are shown.
Keywords: Kounis Syndrome Type I; Acute Coronary Syndrome; Case Report.
RESUMEN
El síndrome de Kounis (SK) es una entidad clínica caracterizada por la aparición simultánea de síntomas alérgicos y síndrome coronario agudo. Desde su descripción inicial en 1991, se han ido añadiendo revisiones y descripciones de casos que están permitiendo un mejor conocimiento de su patogénesis, para un mejor manejo. Desde 2010 se han definido tres variantes de este síndrome: angina alérgica vasoespástica (tipo I), infarto de miocardio alérgico (tipo II) y trombosis intrastent con trombo oclusivo infiltrado por eosinófilos y mastocitos (tipo III). Se presenta un paciente egresado de nuestro servicio con este diagnóstico y se muestran las imágenes electrocardiográficas y angiográficas.
Palabras clave: Síndrome de Kounis Tipo I; Síndrome Coronario Agudo; Reporte de Caso.
INTRODUCCIÓN
El SK, angina alérgica o infarto de miocardio alérgico, fue descrito en 1991 por Kounis y Zavras como la aparición simultánea de eventos coronarios agudos y síntomas alérgicos anafilácticos/anafilactoides.(1) Actualmente existen tres subtipos descritos en la literatura, el tipo I sin enfermedad coronaria, tipo II con enfermedad arterial coronaria, y tipo III en pacientes con trombosis del stent liberador de fármaco.(2)
En la presente revisión podemos afirmar que en la actualidad se desconoce la incidencia real y no existen guías de práctica clínica que establezcan el tratamiento de elección. Presentamos el caso de un paciente con síndrome coronario agudo con elevación del segmento ST, luego de una picadura de escorpión. El objetivo de este artículo es reportar el caso, que cumple con criterios diagnósticos de SK, estudiado y seguido en nuestro centro, y alertar sobre una situación clínica que, aunque infrecuente, debe ser tenida en cuenta por aquellos profesionales médicos que en el los servicios de urgencias se ocupan del tratamiento de pacientes con SCA.
REPORTE DE CASO
Paciente femenina de 55 años, de piel blanca, de origen urbano, sin hábitos tóxicos, sin antecedentes de alergia conocida, con antecedentes patológicos personales de Distrofia de Steiner, Hipertensión Arterial, Cardiopatía Hipertensiva, por los cuales ha sido tratada. con Enalapril (20 mg) 10 mg cada 12 horas, Clortalidona (25 mg) 25 mg al día. También Diabetes Mellitus tipo 2, tratada con Metformina (500mg) 1500 mg diarios. Insulina lenta 30 unidades SC cada 12 horas según glucemia. Refiere que en las primeras horas de la mañana recibió la picadura de un escropión en el segundo dedo del pie izquierdo, segundos después comenzó con dolor retroesternal, de aparición repentina, opresivo, de gran intensidad, que se irradiaba al brazo izquierdo, espalda, epigastrio, duró más de 30 min, con sensación de muerte inminente, que no mejora con el reposo, acompañado de disnea, sudoración profusa, frío, escalofríos, vómitos escasos, episodio diarreico, debilidad, malestar general, asociado también a prurito en la espalda, los brazos y los muslos.
Por lo anterior decide acudir a nuestro hospital. Al llegar se le realiza un examen físico donde se evidencia:
Piel y mucosas: sudorosa, fría, pálida con erupción cutánea en brazos, abdomen, muslos, espalda.
Sistema respiratorio: Frecuencia respiratoria: 24 respiraciones por minuto, capacidad de expansión normal del tórax. Vibraciones vocales preservadas. Algunos estertores roncos y sibilantes teleinspiratorios en ambos campos pulmonares.
Sistema Cardiovascular: Frecuencia cardíaca 60 latidos por minuto, ruidos cardíacos rítmicos, de buen tono e intensidad, sin soplos, pulsos periféricos conservados y sincrónicos, llenado capilar menor a 3 segundos.
Presión arterial: 140/90 mmHg.
Sistema Nervioso Central: Consciente, Orientado. Sin déficit neurológico.
Pruebas complementarias
En los resultados del Hemograma con diferencial mostramos:
· Hematocrito: 0,39 L/L
· Leucocitos: 11,6 x 10 9 / L
· Polimorfo nuclear: 0,54 %
· Linfocitos: 0,40 %
· Eosinófilos: 0,06 %
· Plaquetas: 201 x 10 9 / L
Enzimas cardíacas
CPK total dentro de los parámetros normales.
El electrocardiograma de superficie de 12 derivaciones muestra: (figura 1)
· Bloqueo AV de grado avanzado
· FC: 60 x minuto Eje: - 50 grados
· Elevación del segmento ST 1 mm: en derivaciones DII, DIII, aVF.
· rsR en V1.
· RS en V3-V6.
· Onda T simétrica negativa en DII, DIII, aVF - V1-V6.
· QTm: 0,52 segundos. QTc: 0,52 segundos
· (patrón BRDHH Y BFAIHH)
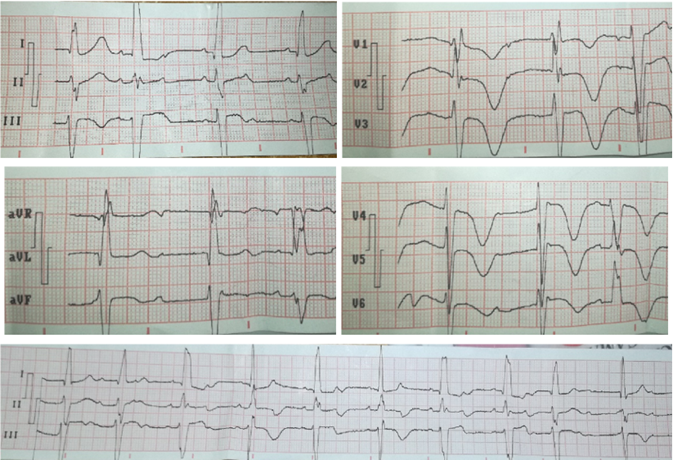
Figura 1. ECG al ingreso
Además, al ingreso se realizó ecocardiograma transtorácico de urgencia y se observó disfunción sistólica biventricular moderada (FEVI 35 %) y disminución del llenado ventricular, Relación E/A menor de 1.
Con base en los datos obtenidos del interrogatorio, el examen físico y los resultados de las pruebas complementarias, se decidió ingresar a la sala de la Unidad de Cuidados Intensivos Coronarios y prepararse para estudio en el Laboratorio de Hemodinámica.
Indicaciones médicas
Se inició tratamiento con antiagregantes plaquetarios y anticoagulación. Marcapasos transitorio, además de las medidas de soporte habituales.
Resultados de la angiografía coronaria (figura 2): No existen lesiones angiográficamente significativas en las arterias coronarias epicárdicas.
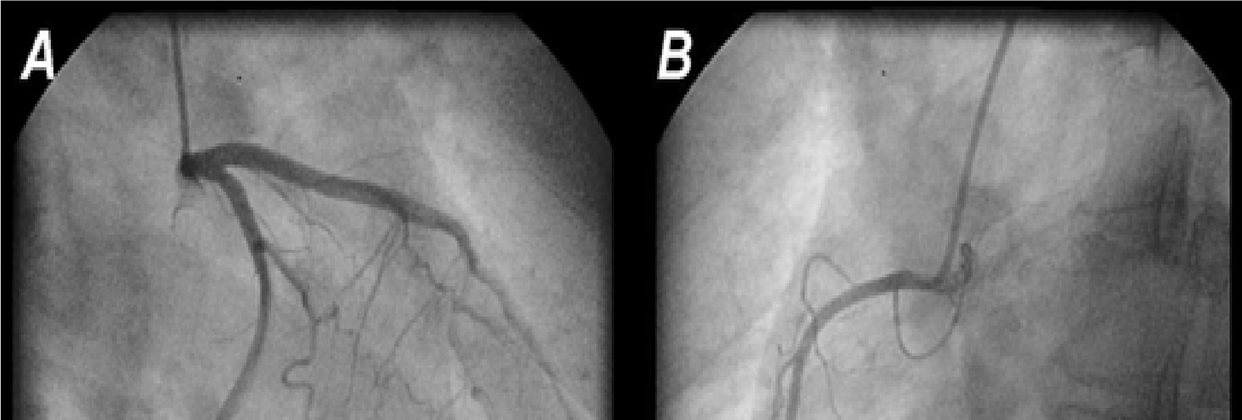
Figura 2. Angiografía coronaria izquierda (A) y derecha (B)
Por lo anterior y de acuerdo a los antecedentes de picadura de escorpión, síntomas descritos y hallazgos de los complementarios, se decidió iniciar tratamiento con antialérgicos-antihistamínicos, antianginosos, nitritos y mantenimiento con anticálcicos dihidrpiridínicos para vasoespasmo coronario con mejoría de la condición clínica inicial. A las 3 horas se realizó electrocardiograma de control, observándose normalización del segmento ST respecto al basal.
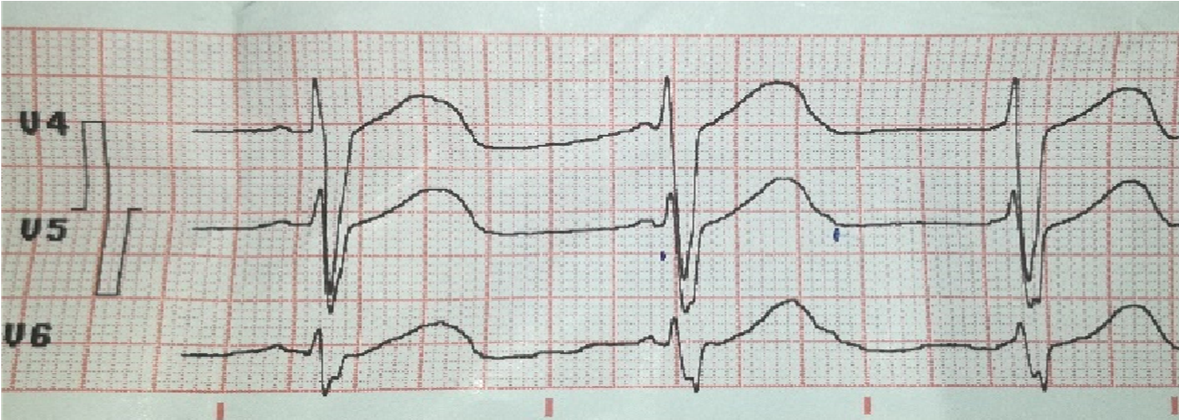
Figura 3. ECG a las 3 horas del ingreso hospitalario
Al del 5° día de ingreso, en la Unidad de Cuidados Coronarios Intensivos, se realizó ecocardiograma transtorácico evolutivo encontrando los siguientes hallazgos:
· AO; IA de 24 mm; SIV de 28 mm; polipropileno de 11 mm; FEVI de 11 mm; 63 % TAPSE; REL E/A de 18 mm; 1,04 gradiente aórtico; 15,4 mmHg - Buena función sistólica ventricular en reposo.
· Contractilidad global y segmentaria conservada del VI y VD, en reposo.
· No hay masas, ni trombos, ni derrames pericárdicos.
Debido a los antecedentes de la picadura de escorpión, la evolución clínica del paciente, la mejoría electrocardiográfica además de los resultados de los estudios complementarios y la adecuada respuesta a la terapia administrada, se concluye que el cuadro clínico descrito anteriormente está relacionado con un Síndrome Tipo Kounis I.
DISCUSIÓN
El SK es una enfermedad desconocida e infradiagnosticada. En el caso presentado el diagnóstico se realizó por sospecha clínica, ya que se ha confirmado cuadro alérgico agudo coincidente en el tiempo con eventos coronarios.
Los altos niveles de triptasa junto con los síntomas alérgicos apoyan la sospecha de que el veneno de la picadura del escorpión fue el desencadenante del cuadro clínico expuesto. En la literatura revisada se encuentra, por ejemplo, que existen insectos que pican para defender sus colonias o someter a sus presas pertenecen al orden: Hymenoptera que incluye: abejas, avispas, avispones, avispas avispas y hormigas. Su veneno contiene una amplia variedad de aminas, péptidos y enzimas que son responsables de diversas reacciones locales y generalizadas. Las abejas pierden su aparato productor de veneno cuando pican y posteriormente mueren.(1)
Los datos del estudio ARIAM indican que el infarto agudo de miocardio con elevación transitoria del segmento ST, que probablemente incluiría la mayoría de los casos de SK, representa el 4,6 % de todos los casos de síndrome coronario agudo ingresados en el hospital. Unidades de Cuidados Intensivos (UCI), pero sólo una parte muy pequeña de ellas tendría esta etiología.(3)
Se postula la participación de mediadores mastocíticos como histamina, serotonina, triptasa, quimasa y leucotrienos como agentes vasoactivos capaces de generar vasoespasmo coronario o angina microvascular en el SK tipo I y de erosionar una placa de ateroma preexistente en el SK tipo II.(2) Los pacientes con SK tipo III sufren trombosis del stent liberador de fármaco y la tinción con hematoxilina-eosina y Giemsa demuestra la presencia de mastocitos y eosinófilos.(1,3)
El marcador inmunológico utilizado en ambos casos para apoyar la sospecha clínica es la determinación de B-triptasa, mediador liberado por los mastocitos en paralelo con la histamina, con un pico entre los 15-120 minutos desde la activación por el estímulo alergénico. La triptasa es un buen indicador de la presencia de descarga masiva de mediadores de los mastocitos.(5)
Las principales células inflamatorias son los mastocitos, derivados de células madre que expresan el marcador CD34 en la médula ósea, una vez maduras producen reacciones alérgicas mediadas por IgE, también activadas por C3a-C5a, que conducen a la liberación y granulación de los mastocitos con la liberación de mediadores inflamatorios y vasoactivos, tanto locales como sistémicos. Una gran variedad de mediadores inflamatorios almacenados se libera local y sistémicamente, estos incluyen la histamina que activa los receptores H1 y H2 (los H1 producen vasoconstricción coronaria y aumentan la permeabilidad vascular, mientras que los H2 aumentan la cronotropía y la inotropía auricular y ventricular y producen vasodilatación coronaria) 6. Se infiere que en este paciente predominó la estimulación de los receptores H2.
El factor activador de plaquetas disminuye el flujo coronario, retrasa la conducción auriculoventricular y produce efectos depresivos sobre el miocardio.
El sistema Kinina Kalicrein, que produce hipotensión y coagulación intravascular diseminada en casos graves de anafilaxia, ejerce una doble acción en la cascada de la coagulación ya que tiene propiedades tanto fibrinolíticas como trombóticas. La quinasa y la catepsina D actúan como enzimas para convertir la angiotensina I en angiotensina II como principal sustancia vasoconstrictora. El tromboxano es un potente mediador de la agregación plaquetaria además de tener propiedades que producen vasoconstricción 6. El corazón puede ser el sitio primario de la reacción anafiláctica, ya que cuando esta ocurre hay vasoconstricción coronaria, fenómeno que conduce a isquemia miocárdica y finalmente disfunción ventricular, reducción del retorno venoso, fuga de plasma al espacio intersticial y pérdida de volumen por capilaridad permeabilidad por lo tanto, el gasto cardíaco cae y se produce hipoperfusión coronaria y el consiguiente daño miocárdico.
Lo habitual es que los pacientes presenten, tras la exposición a un agente con potencial alergénico conocido, síntomas coronarios denominados malestar general, angina, sudoración, entre otros y simultáneamente la gama de síntomas propios de una reacción alérgica aguda (hipotensión, lesiones urticariales, prurito, angioedema, síntomas respiratorios, síntomas digestivos).(8) La literatura también menciona que cualquier fármaco podría desencadenar SK, con especial precaución con los derivados betalactámicos, en segundo lugar, los antiinflamatorios no esteroides y dentro de ellos las pirazolonas son especialmente alergénicos; Los anestésicos generales ocuparían el tercer lugar y, en menor medida, los medios de contraste radiológicos.(2,8,9)
Los síntomas principales son dolor en el pecho que puede ser atípico acompañado de manifestaciones de alergia. En el electrocardiograma se pueden evidenciar diferentes patrones en la mayoría de los casos reportados: elevación del ST en la cara anterior e inferior, también puede ser normal o presentar cambios inespecíficos del segmento ST; siendo la Descendente Anterior y la Coronaria Derecha las arterias más comprometidas. Otras anomalías son: cualquier grado de bloqueo cardíaco y arritmias cardíacas, principalmente fibrilación auricular, ritmo nodal y ectopias ventriculares.(6)
El tratamiento del SK es controvertido ya que actualmente no existen guías clínicas, aunque se han postulado antagonistas del calcio y nitratos como fármacos de primera elección para tratar los síntomas cardíacos; evitando los nitratos en casos de hipotensión. No se comenta la oxigenoterapia en casos de Síndrome Coronario Agudo o anafilaxia que presenten hipoxemia. La fluidoterapia estaría indicada bajo monitorización hemodinámica.
En el caso presentado utilizamos difenhidramina (20mg-2cc) 1 amp cada 8hr EV inicialmente y posteriormente cada 12h sin evidenciar complicaciones por alrededor de 7 días. En todos los tipos de síndrome de Kounis es adecuado el uso de hidrocortisona a dosis de 1-2 mg/kg/día y de antihistamínicos H1 y H2 a dosis máximas (dexclorfeniramina 5 mg cada 6 horas y ranitidina 50 mg cada 6 horas). En el caso clínico presentado, la epinefrina no fue utilizada para tratar los síntomas, aunque es el fármaco de elección para tratar la anafilaxia según lo reportado por Sala Cunill y colaboradores.(10) El uso de adrenalina puede provocar arritmias, alargar el intervalo QT, prolongar la isquemia o provocan vasoespasmo, por lo que su uso en el SK es riesgoso 7, 8. Los betabloqueantes pueden empeorar el espasmo coronario y disminuir la acción de la epinefrina si es necesario su uso para la anafilaxia; si hay hipotensión y se toman betabloqueantes previos, el tratamiento de elección sería el glucagón porque su efecto inotrópico y cronotrópico no está mediado por receptores betaadrenérgicos; la dosis a utilizar en adultos sería de 1 a 2 mg, la cual puede repetirse a los cinco minutos en caso de mala respuesta.(5)
El corazón puede ser el sitio primario de la reacción anafiláctica, ya que cuando esta ocurre hay vasoconstricción coronaria, fenómeno que conduce a isquemia miocárdica y finalmente disfunción ventricular, reducción del retorno venoso, fuga de plasma al espacio intersticial y pérdida de volumen por capilaridad, permeabilidad por lo tanto, el gasto cardíaco cae y se produce hipoperfusión coronaria y el consiguiente daño miocárdico.
Lo habitual es que los pacientes presenten, tras la exposición a un agente con potencial alergénico conocido, síntomas coronarios denominados malestar general, angina, sudoración, entre otros y simultáneamente la gama de síntomas propios de una reacción alérgica aguda (hipotensión, lesiones urticariales, prurito, angioedema, síntomas respiratorios, síntomas digestivos).(8) La literatura también menciona que cualquier fármaco podría desencadenar SK, con especial precaución con los derivados betalactámicos, en segundo lugar, los antiinflamatorios no esteroides y dentro de ellos las pirazolonas son especialmente alergénicos; Los anestésicos generales ocuparían el tercer lugar y, en menor medida, los medios de contraste radiológicos.(2,8,9)
Los síntomas principales son dolor en el pecho que puede ser atípico acompañado de manifestaciones de alergia. En el electrocardiograma se pueden evidenciar diferentes patrones en la mayoría de los casos reportados: elevación del ST en la cara anterior e inferior, también puede ser normal o presentar cambios inespecíficos del segmento ST; siendo la Descendente Anterior y la Coronaria Derecha las arterias más comprometidas. Otras anomalías son: cualquier grado de bloqueo cardíaco y arritmias cardíacas, principalmente fibrilación auricular, ritmo nodal y ectopias ventriculares.(6)
El tratamiento del SK es controvertido ya que actualmente no existen guías clínicas, aunque se han postulado antagonistas del calcio y nitratos como fármacos de primera elección para tratar los síntomas cardíacos; evitando los nitratos en casos de hipotensión. No se comenta la oxigenoterapia en casos de Síndrome Coronario Agudo o anafilaxia que presenten hipoxemia. La fluidoterapia estaría indicada bajo monitorización hemodinámica.
Estabilizadores de mastocitos: (cromoglicato de sodio, ketotifeno) Dado que la activación de los mastocitos es el mecanismo principal del SK, estos medicamentos podrían aliviar las reacciones alérgicas y reducir los fenómenos trombóticos. Sin embargo, su eficacia y potencia son cuestionables.(6)
Como en el caso presentado, tratar exclusivamente los síntomas alérgicos puede ser suficiente cuando se trata de SK tipo I; Sin embargo, en pacientes con enfermedad coronaria previa también se deben tratar los síntomas cardíacos.(7,11,12,13) También cabe mencionar que en el paciente se utilizó doble terapia antiagregante con Ácido Acetilsalicílico y Clopidogrel sin evidencia de complicaciones; Sin embargo, se desconoce la utilidad del AAS en estos pacientes ya que puede agravar la anafilaxia o incluso ser causa de una reacción alérgica.(8)
La reacción se debió a la picadura de un escorpión, se debe realizar una prueba de exposición controlada ya que a priori se desconoce la reactividad cruzada. Cuando el uso de ácido acetilsalicílico es esencial, debe administrarse en una unidad de cuidados intensivos.(9) Los pacientes con SK tipo II y alergia conocida a la aspirina pueden ser candidatos para la desensibilización. Los opioides como la morfina y la meperidina tienen potentes efectos analgésicos y ansiolíticos. Sin embargo, se requiere precaución ya que pueden agravar la reacción alérgica al generar una granulación inespecífica de los mastocitos.(6,9)
El pronóstico es muy bueno más allá de la fase aguda, durante la cual pueden desarrollarse edema pulmonar, arritmias y muy raramente trombos, pero la muerte es muy rara. El seguimiento a largo plazo confirma el buen pronóstico con una baja incidencia de insuficiencia cardíaca y debe incluir un ecocardiograma cuatro semanas después del alta para documentar la normalización de la función ventricular izquierda. Es característica de este síndrome la resolución completa de las alteraciones de la contractilidad en días o semanas, debiendo descartarse otros diagnósticos si no es así. Aunque no se han informado recurrencias, la exposición repetida al alérgeno podría causar la afección nuevamente. El tratamiento de la reacción alérgica puede ser suficiente en el tipo I pero en el tipo II también es obligatorio el del síndrome coronario agudo, mediante dilatación de las arterias coronarias. Los fármacos vasodilatadores, incluidos los nitratos y los antagonistas del calcio, deben considerarse de primera línea.(8) La literatura informa que la histología de los pacientes que murieron por trombosis del stent muestra infiltrados eosinofílicos y mala cicatrización de la íntima, y los trombos extraídos contienen infiltrados neutrófilos y eosinofílicos.(15)
CONCLUSIONES
El SK es un síndrome raro y sigue siendo un gran desconocido. Existen complicaciones graves como disfunción ventricular aguda y bloqueo AV de grado avanzado e interventricular, presentes en nuestro paciente. Es una entidad infradiagnosticada. Su conocimiento y sospecha clínica son importantes a la hora de afrontar la situación.
REFERENCIAS BIBLIOGRÁFICAS
1. Kounis NG, Zavras GM. Espasmo de la arteria coronaria inducido por histamina: elconcepto de angina alérgica. Hno. J Clin Pract. 1991; 45: 121-8.
2. Kounis NG, Zavras GM. Angina alérgica e infarto de miocardio alérgico. Circulación.2016; 94: 1789.
3. Latour-Pérez J, Cabello JB. Importancia clínica del síndrome coronario agudo conelevación transitoria del segmento ST. Medicina Intensiva. 2011; 33: 267-9.
6. Villamil PA, Sánchez LF, síndrome de Kounis o angina alérgica. Rev. Colomb Cardiol.2017; 24 (4): 382-387.
7. Kounis NG. Trastorno de hipersensibilidad coronaria: el síndrome de Kounis. ClinTher. Mayo de 2013; 35 (5): 563-71.
8. Rico Cepeda P, Palencia Herrejón E, Rodríguez Aguirrebabiria MM. Síndrome deKounis. Medicina Intensiva. 2012; 36 (5): 358-64.
9. Gómez Canosa MS, Castro Orjales MJ, Rodríguez Fariñas FJ, García Jiménez A,Gutiérrez Cortés JM. Tratamiento del síndrome de Kounis. Medicina Intensiva. 2011; 35: 519-20.
10. Sala Cunill A, G arriga Baraut T, Cardona V, de la Torre F. Importancia delentrenamiento específico en anafilaxia para determinar el uso de autoinyectores de adrenalina (AIA). J Investig Allergol Clin Immunol. 2013; 23: 182.
11. Kounis, N.G. Kouni, S.N. y Koutsojannis, C.M. Infarto de miocardio después deaspirina y síndrome de Kounis. J R SocMed. 2015; 98: 296.
12. Kounis NG. Síndrome de Kounis (angina alérgica e infarto de miocardio alérgico): ¿un paradigma natural? Int J Cardiol 2016; 110: 7-14.
13. Gázquez V, Dalmau G, Gaig P, Gómez C, Navarro S, Mercé J. Síndrome de Kounis: reporte de 5 casos. J Invest Allergol Clin Immunol 2012; 20: 162-165.
14. Biteker M. Comprensión actual del síndrome de Kounis. Experto Rev Clin Immunol.2010; 6: 777-88.
15. Venturini E, Magni L, Kounis NG. Síndrome de Kounis inducido por stent liberador defármaco. Int J Cardiol. 2011; 146: 16-98.
FINANCIACIÓN
Ninguna.
CONFLICTOS DE INTERÉS
Los autores declaran que no existen conflictos de intereses.
CONTRIBUCIÓN DE AUTORÍA
Conceptualización: Yendry Gattorno Águila, Luis Alberto Rodríguez López, Rubén Reynaldo Quenta Tarqui.
Curación de datos: Yendry Gattorno Águila, Luis Alberto Rodríguez López, Rubén Reynaldo Quenta Tarqui.
Análisis formal: Yendry Gattorno Águila, Luis Alberto Rodríguez López, Rubén Reynaldo Quenta Tarqui.
Redacción – borrador original: Yendry Gattorno Águila, Luis Alberto Rodríguez López, Rubén Reynaldo Quenta Tarqui.
Redacción – revisión y edición: Yendry Gattorno Águila, Luis Alberto Rodríguez López, Rubén Reynaldo Quenta Tarqui.