doi: 10.56294/hl2024.350
ORIGINAL
Cardiovascular risk characterization in prediabetics. Diabetes care center of Pinar del Río
Caracterización de riesgo cardiovascular en prediabéticos. Centro de atención al diabético de Pinar del Río
Yaremis Villanueva-Martín1
![]() *, Eduardo Enrique Cecilia-Paredes1
*, Eduardo Enrique Cecilia-Paredes1
![]() *, Marvelia Díaz-Calzada1
*, Marvelia Díaz-Calzada1
![]() *, Tania
Contreras-Leal2 *, Yelina
Morales-Valdés2
*, Tania
Contreras-Leal2 *, Yelina
Morales-Valdés2 ![]() *, Juan José
Godoy-Suárez3
*, Juan José
Godoy-Suárez3 ![]() *
*
1Policlínico Universitario “Luis Augusto Turcios Lima”, Departamento de Atención Primaria de Salud. Pinar del Río, Cuba.
2Universidad de Ciencias Médicas de Pinar del Río, Departamento de Idioma. Pinar del Río, Cuba.
3Hospital Pediátrico Provincial Pepe Portilla, Departamento de Endocrinología. Pinar del Río. Cuba
Citar como: Villanueva-Martín Y, Cecilia-Paredes EE, Díaz-Calzada M, Contreras-Leal T, Morales-Valdés Y, Godoy-Suárez JJ. Cardiovascular risk characterization in prediabetics. Diabetes care center of Pinar del Río. Health Leadership and Quality of Life. 2024; 3:.350. https://doi.org/10.56294/hl2024.350
Enviado: 04-06-2024 Revisado: 12-09-2024 Aceptado: 14-12-2024 Publicado: 15-12-2024
Editor: PhD.
Prof. Neela Satheesh
![]()
Autor de correspondencia: Eduardo Enrique Cecilia-Paredes *
ABSTRACT
Introduction: prediabetes is an asymptomatic condition that precedes type 2 diabetes and is associated with an increased risk of cardiovascular disease.
Objective: to characterize cardiovascular risk in prediabetics seen at the Diabetic Care Center, during the period May 2019 - June 2021.
Method: a descriptive, cross-sectional, observational research was conducted, the universe consisted of 97 patients, which intentionally coincided with the sample, the variables studied were: age, sex, nutritional assessment, overall cardiovascular risk, vascular risk factors and macrovascular and microvascular complications. The Statistical Package for Social Sciences statistical system was used for the analysis of the information, and descriptive univariate analysis was applied for the quantitative variables by means of measures of central tendency and dispersion, using statistics such as the distribution of absolute and relative frequencies. The Chi-square test and Fisher’s exact test were applied for qualitative data with a significance level of 95 % (p<0,05).
Results: there was a predominance of female sex, age group from 50 to 64 years, obese and double prediabetes. More than half of the cases showed insulin resistance. Arterial hypertension, sedentary lifestyle and peripheral neuropathy prevailed.
Conclusions: low overall cardiovascular risk and modifiable cardiovascular risk factors predominated.
Keywords: Cardiovascular Risk; Prediabetes; Risk Factors.
RESUMEN
Introducción: la prediabetes es una condición asintomática que precede a la diabetes tipo 2 y se asocia con un mayor riesgo de enfermedad cardiovascular.
Objetivo: caracterizar el riesgo cardiovascular en prediabéticos atendidos en el Centro de Atención al Diabético, durante el período mayo 2019 - junio 2021.
Método: se realizó una investigación observacional descriptiva, transversal, el universo quedó constituido por 97 pacientes, el cual coincidió de manera intencional con la muestra, las variables estudiadas fueron: edad, sexo, valoración nutricional, riesgo cardiovascular global, factores de riesgo vasculares y complicaciones macrovasculares y microvaculares. Para el análisis de la información se utilizó el sistema estadístico Statistical Package for Social Sciences, se aplicó análisis univariado de carácter descriptivo para las variables cuantitativas mediante medidas de tendencia central y dispersión, se utilizaron estadígrafos como la distribución de frecuencias absolutas y relativas. Se aplicó la prueba Chi cuadrado y exacta de Fisher para datos cualitativos con un nivel de significación del 95 % (p<0,05).
Resultados: existió un predominio del sexo femenino, grupo etario de 50 a 64 años, obesos y prediabetes doble. Más de la mitad de los casos mostró resistencia a la insulina. Prevaleció la hipertensión arterial, el sedentarismo y la neuropatía periférica.
Conclusiones: predominó el riesgo cardiovascular global bajo y los factores de riesgo cardiovascular modificables.
Palabras clave: Riesgo Cardiovascular; Prediabetes; Factores de Riesgo.
INTRODUCCIÓN
La diabetes mellitus (DM) es un problema de salud pública en constante ascenso en la mayor parte del mundo.(1) En 2024 la International Diabetes Federation (IDF) estimó que, de la población mundial adulta, 537 millones padecen DM. Lo más preocupante es que dichas cifras alcanzarán un aproximado de 786 millones de personas con diabetes en 2045. Los países con mayor prevalencia son: China con 214,4 millones de personas, India con 102,9 millones y Estados Unidos (EE. UU.) con 60,2 millones.(2)
En la actualidad, la prevalencia mundial de la diabetes mellitus tipo 2 (DM2) en personas mayores de 18 años ha aumentado de 4,7 % (108 millones de personas) en 1980 a 8,5 % (422 millones de personas) en 2014 y este aumento ha sido más rápido en los países de ingresos medianos y bajos.(3)
Latinoamérica presenta una prevalencia elevada de DM2 en la población mayor de 20 años y fluctúa entre el 8 y el 10 %. Esta prevalencia se ha incrementado acorde con el patrón epidemiológico mundial; sin embargo, es particularmente elevada en Latinoamérica por las características genéticas de la población, hábitos de alimentación inadecuados y sedentarismo que, vinculados con el síndrome metabólico, han encontrado un ambiente favorable para su expresión con nuestro estilo de vida actual.(4)
En Cuba en el 2023 la tasa de prevalencia de DM fue de 66,9 por 1 000 habitantes y en Pinar del Río de 65,0 por 1 000 habitantes. En cuanto a la prevalencia por edades debe señalarse que predominó el grupo etario de 60 a 64 años, con una prevalencia por 1000 habitantes de 249,5. La DM según el reporte del anuario estadístico cubano constituyó la séptima causa de muerte.(5)
En la actualidad se conocen algunos mecanismos fisiopatológicos que se manifiestan en diferentes etapas de su historia natural. Dentro de este marco de referencias se desprende que la mayoría de los casos de DM2 se presentan en individuos que durante un período variable de años, posiblemente décadas, han cursado con alteraciones metabólicas que preceden y acompañan al estado de hiperglucemia persistente.(6)
Para numerosos individuos el diagnóstico de DM2 es un suceso tardío, relativo al entorno global de su salud y es frecuente que coexistan e incluso le antecedan otros factores de daño vascular que forman parte del síndrome metabólico, como la dislipidemia, la resistencia a la insulina, la hipertensión arterial e inclusive que haya presentado alguna complicación vascular antes del diagnóstico de DM2. Los argumentos mencionados constituyen la justificación para elaborar criterios de detección y tratamiento de prediabetes (PD).(7)
Según la Sociedad Americana de Diabetes, la prediabetes incluye tres subcategorías: glucemia de ayunas alterada (GAA) con glucemias entre 5,6 a 6,9 mmol/L (100 a 125 mg/dL), tolerancia a la glucosa alterada (TGA) con glucemias de 7,8 a 11,0 mmol/L (140 a 199 mg/dL) dos horas después de la ingesta de 75 g de glucosa, y la combinación de ambas.(1,6,7)
La ADA establece también como criterio diagnóstico una hemoglobina glucosilada A1C (HbA1C) entre 5,7–6,4 %, 1, 6 pero el criterio de hemoglobina glucosilada debe tomarse con cautela y excluirla con fines diagnósticos si no se cuenta con laboratorios debidamente estandarizados para realizar dicha determinación.(1)
La distinción entre ellas es importante dado que el porcentaje de transición anual de prediabetes a diabetes varía significativamente desde la GAA (menor) a la combinación de ambas alteraciones (mayor). Complementariamente, la importancia de reconocer el estado de prediabetes como una entidad clínica en sí misma, radica en que su existencia conlleva un aumento del riesgo de desarrollar eventos cardiovasculares.(7)
El incremento progresivo de la glucemia en ayunas expresa un desplazamiento grave del equilibrio entre las necesidades exageradas de insulina, que plantea la resistencia a la insulina, y la capacidad secretora de la célula beta. Esto origina que en el grupo con GAA la reversión de la tolerancia a la glucosa hacia una Prueba de Tolerancia a la Glucosa Oral (PTG-O) normal es mucho menos frecuente, y la progresión hacia la DM2 se triplica con relación a la de pacientes sin GAA, lo que marca el inicio de una etapa de progresión acelerada hacia la diabetes manifiesta.(8)
Tanto la GAA como la TGA están íntimamente relacionadas con el síndrome metabólico y no solo indican alto riesgo para el desarrollo de diabetes manifiesta, también, y en forma similar al síndrome metabólico, indican riesgo de enfermedad vascular ateroesclerótica.(1)
Se calcula que hay 352,1 millones de personas en todo el mundo, o el 7,3 % de los adultos de 20 a 79 años, que tienen alteración de la tolerancia a la glucosa. La gran mayoría (72,2 %) de estas personas vive en países de ingresos bajos y medios. Para el año 2045, se prevé que el número de personas de 20 a 79 años con TGA aumente a 587 millones, o el 8,3 % de la población adulta.(2,5)
La prediabetes es más común en las personas mayores que en las personas más jóvenes; aproximadamente el 48 % de los adultos de EE. UU. con edad ≥65 años tenían esta condición en 2010. Es un estado de alto riesgo para la diabetes; alrededor del 5-10 % de la prediabetes se puede convertir a diabetes anualmente. Según el panel de expertos de la Asociación Americana de Diabetes, el 70 % de las personas con prediabetes eventualmente pueden desarrollar diabetes.(5)
Por otro lado, la prediabetes también puede volver a convertirse en normoglucemia. Varios estudios han demostrado que aproximadamente el 3 % de los adultos de 25 a 52 años volvieron a la normoglucemia anualmente. Además, la prediabetes está relacionada con una alta tasa de mortalidad en adultos mayores. Aunque la progresión de la prediabetes a menudo se describe en la edad laboral adultos, la evidencia sobre la progresión, reversión y mortalidad de la prediabetes en adultos mayores es limitada.(5)
Estos datos exigen una visión menos centrada en la diabetes de la prediabetes y, en su lugar, conceptualizan la detección de la prediabetes como una oportunidad para una intervención temprana, es decir, la identificación y el tratamiento de la prediabetes y los factores de riesgo cardiovascular y renal relacionados, y la comorbilidad es una inversión en la salud cardiometabólica de la población en general. Por lo que se desarrolló la presente investigación con el objetivo de caracterizar el riesgo cardiovascular en paciente prediabéticos atendidos en el Centro de Atención al Diabético de Pinar del Río durante el período de mayo 2021 a junio 2024.
MÉTODO
Se realizó una investigación observacional descriptiva y transversal en adultos prediabéticos atendidos en el Centro de Atención al Diabético del municipio Pinar del Río, en el período de mayo 2021 a junio de 2024, con el objetivo de caracterizar el riesgo cardiovascular en esta población de estudio. El universo de estudio quedó constituido por 97 pacientes adultos con prediabetes diagnosticados en Consulta de Orientación y Control del Centro de Atención al Diabético de Pinar del Río en el período de antes mencionado, el cual coincidió de manera intencional con la muestra objeto de estudio.
Se incluyeron en el estudio los pacientes sin diagnóstico de prediabetes previo, establecido mediante glucemia en ayunas o PTG-O, según los criterios de la ADA del 2018.
Criterios de exclusión
• Embarazadas.
• Pacientes con antecedentes patológicos personales de hepatopatías y/o enfermedades renales.
• Pacientes con enfermedades endocrinas que causan disglucemia (síndrome de Cushing, Acromegalia, Hipotiroidismo, entre otras).
• Pacientes con neuropatía de otra etiología.
• Pacientes con cardiopatía y enfermedad arterial periférica de otro origen.
• Pacientes que no estén de acuerdo a participar en el estudio.
Se analizaron las siguientes variables: edad, sexo, valoración nutricional, riesgo cardiovascular global, factores de riesgo vasculares (HOMAIR- Con IR,- Sin IR, Síndrome metabólico, Hiperinsulinemia postprandial 2h, Colesterol. Hipertrigliceridemia, Circunferencia abdominal - De riesgo- Alterada. Sedentarismo, Hipertensión Arterial (HTA), Tabaquismo), complicaciones macrovasculares y microvasculares (Cardiopatía isquémica, Enfermedad cerebrovascular, Nefropatía, Neuropatía, Retinopatía, Otros (enfermedad vascular periférica, alteraciones audiométricas).
Criterios para considerar Prediabetes:
Glucemia en ayunas alterada o intolerancia a la glucemia en ayunas (GAA) = glucemia en ayunas entre 5,6 a 6,9 mmol/L (100 a 125 mg/dl).
Tolerancia a la glucosa alterada o intolerancia a la glucosa (TGA) = glucemia 2 horas postcarga de 75 g de glucosa anhidra (u 82,5 g de glucosa monohidratada) de 7,8 a 11
El IMC se calculó mediante la fórmula: IMC = Peso (Kg)/ Talla (m2). Se consideró:
• Bajo peso: IMC <18,5 kg/m2
• Normopeso: IMC entre 18,5 a 24,9 kg/m2
• Sobrepeso: IMC ≥25 a 29,9 kg/m2
• Obeso: IMC ≥30 kg/m2
• Obesidad Grado I: IMC entre 30 y 34,9 kg/m2
• Obesidad Grado II: IMC entre 35 y 39,9 kg/m2
• Obesidad Grado III o mórbida: IMC ≥40 kg/m2
Criterios para considerar Retinopatía diabética
Se realizó por fondoscopia directa con oftalmoscopio de alta resolución, previa dilatación pupilar con tropicamida 1 % y se clasificó las lesiones atendiendo a los criterios propuestos por el Early Treatment Diabetic Retinopaty Study (ETDRS).
Retinopatía diabética no proliferativa
• Leve: microaneurismas, hemorragias retinales leves, exudados duros, exudados blandos
• Moderada: microaneurismas más hemorragias retinales moderadas en los cuatro cuadrantes o severas en menos de cuatro cuadrantes, arrosariamiento venoso leve en un cuadrante, anomalías microvasculares intrarretinianas leves en uno o más cuadrantes.
• Severa: signos de la moderada asociado a microaneurismas y hemorragias graves en los cuatro cuadrantes, arrosariamiento venoso al menos en dos cuadrantes, anomalías microvasculares intrarretinianas leves en uno o más cuadrantes.
• Muy severa: microaneurismas con dos o tres de cualquiera de la regla.
Retinopatía diabética proliferativa.
1. Sin características de alto riesgo:
• Leve: neovascularización extrapapilar menor de 0,5 de área papilar o proliferación fibrosa sola.
• Moderada: neovascularización extrapapilar mayor, menor o igual a 0,25 – 0,33 de área papilar.
2. Con características de alto riesgo: neovascularización extrapapilar mayor o igual a 0,25 – 0,33 de área papilar más hemorragias pre-retinales o hemorragias vítreas severas y neovasos visibles o supuestamente ocultos por la hemorragia.
3. Avanzada:
• Hemorragias pre-retinales o hemorragias vítreas severas que no permiten valorar si hay presencia de neovasos.
• Desprendimiento traccional de retina macular.
• Glaucoma neovascular.
• Ptisis
Criterios para considerar neuropatía diabética:
• Neuropatía diabética clínica: presenta síntomas o signos de alteración de nervios periféricos con o sin estudios de conducción nerviosa o de percepción alterados.
• Neuropatía diabética subclínica: existe ausencia de síntomas o signos de alteración de los nervios periféricos pero la conducción nerviosa o los exámenes de percepción están alterados.
• Neuropatía sensitiva: si predominan lesiones de fibras cortas las alteraciones más frecuentes son: dolor quemante (en forma de calcetín en miembros inferiores y en guante en los superiores), parestesias y alteraciones del umbral térmico. Cuando predominan lesiones en las fibras largas hay pérdida de reflejos tendinosos, del umbral doloroso y los reflejos vibratorios.
• Neuropatía motora: se identifica clínicamente ante la presencia de debilidad muscular, abolición de los reflejos osteotendinosos (patelar, aquiliano) o alteraciones de la marcha. Su diagnóstico se confirma con los estudios de velocidad de conducción nerviosa motora de los miembros inferiores, evaluando: latencia distal, duración y amplitud.
• Neuropatía sensitiva - motora (mixta): existe grado variable de síntomas y signos sensoriales, rara vez la toma motora es la predominante. Existe debilidad de los músculos de manos y pies con dedos en martillo.
Criterios para considerar Insuficiencia arterial periférica
Se diagnosticó en aquel paciente que tenía claudicación intermitente, alteraciones en el examen físico y/o alteración del índice de presiones.
Métodos estadísticos
Se empleó la estadística descriptiva y todos los resultados se presentaron mediante el uso de tablas y gráficos de distribución de frecuencias.
Aspectos éticos
Se cumplieron los principios de ética médica aprobados en la convención de Helsinki
RESULTADOS
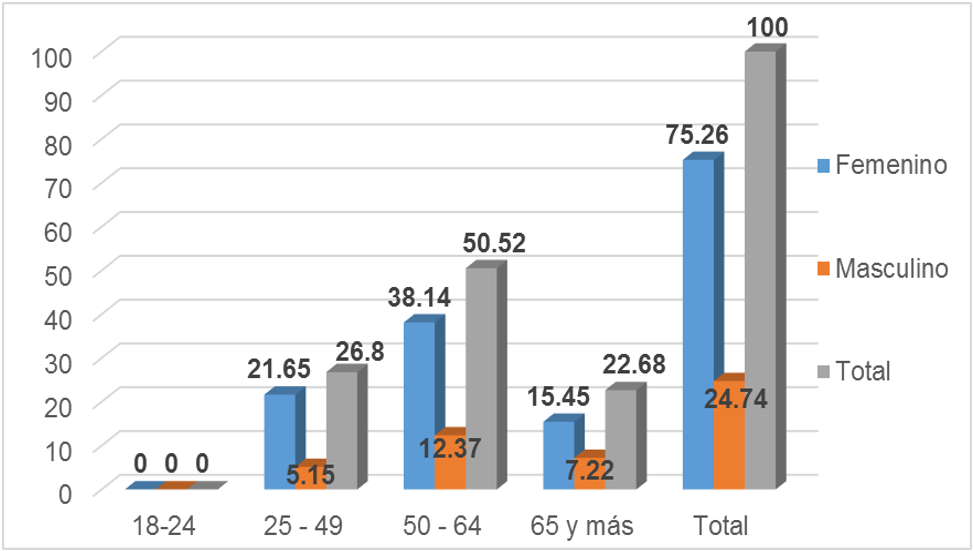
Figura 1. Características socio-demográficas de los pacientes prediabéticos
En la figura 1 se observan las características socio-demográficas de los pacientes prediabéticos atendidos en el Centro de Atención al Diabético de Pinar del Río, existiendo un predominio del sexo femenino, con 73 pacientes (75,26 %) y prevalece el grupo de edades entre 50 - 64 años (50,52 %).
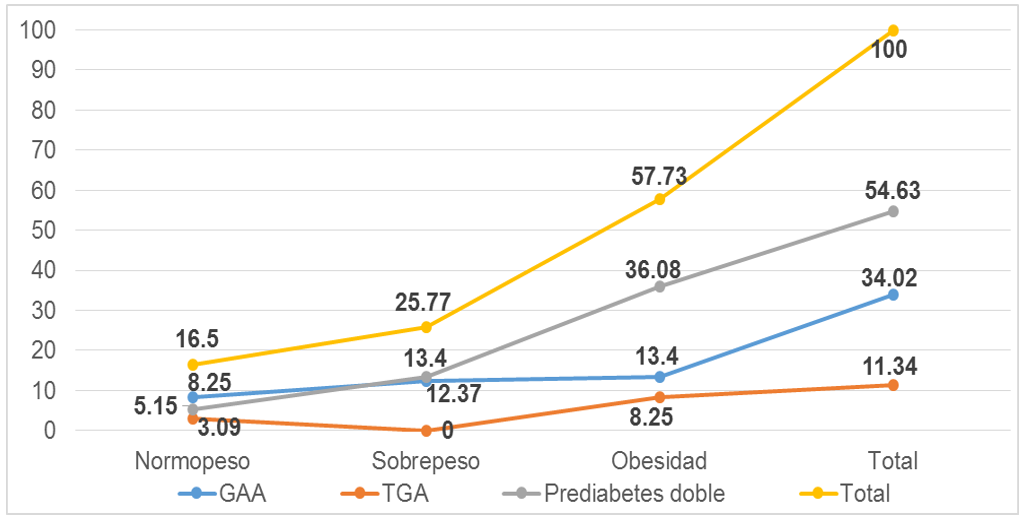
X2=10,86; p<0,05
Figura 2. Distribución de la muestra según valoración nutricional y tipo de prediabetes
En el figura 2, se muestra la distribución de la muestra según valoración nutricional, se aprecia que existe un predominio de los pacientes obesos, 56 (57,73 %), principalmente con prediabetes doble.
En el figura 3, se observó que la asociación entre el riesgo cardiovascular global y tipo de prediabetes, X2=11,82 p está entre 0,2 y 0,15, no es significativo p>0,05.
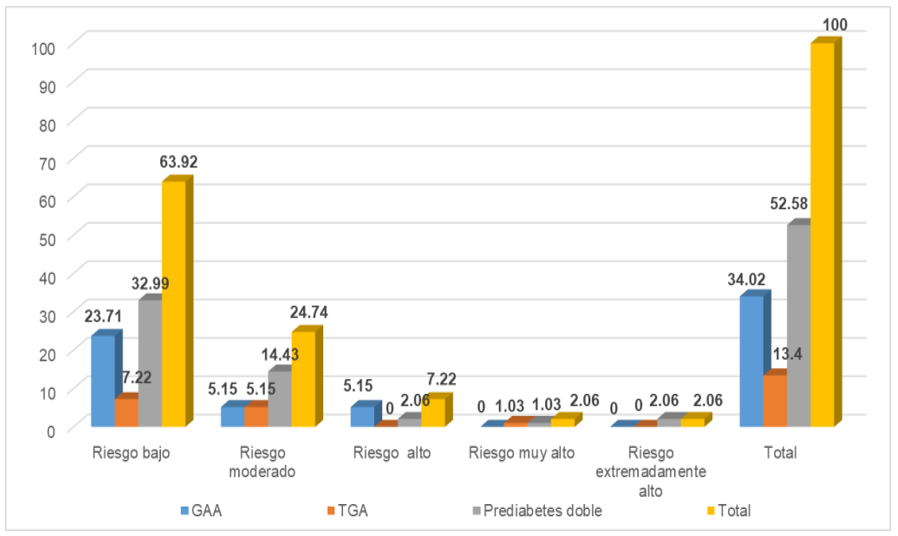
Figura 3. Riesgo cardiovascular global y tipo de prediabetes
En la tabla 1, se evidencian los factores de riesgo vasculares y su relación con el tipo de prediabetes, existiendo un predominio de HTA, para los tres grupos.
|
Tabla 1. Factores de riesgo vasculares y tipo de prediabetes |
||||||||
|
Factores de riesgo vasculares |
GAA |
TGA |
Prediabetes doble |
Total |
||||
|
No |
% |
No |
% |
No |
% |
No |
% |
|
|
HOMAIR |
||||||||
|
Con IR |
19 |
19,59 |
5 |
5,15 |
37 |
38,14 |
61 |
62,89 |
|
Sin IR |
14 |
14,93 |
7 |
7,22 |
15 |
15,46 |
36 |
37,11 |
|
Síndrome metabólico |
19 |
19,59 |
6 |
6,19 |
43 |
44,33 |
68 |
70,10 |
|
Hiperinsulinemia postprandial 2h |
11 |
11,34 |
5 |
5,15 |
34 |
35,05 |
50 |
52,06 |
|
Colesterol |
1 |
1,03 |
3 |
3,09 |
30 |
30,93 |
34 |
35,05 |
|
Hipertrigliceridemia |
13 |
13,40 |
5 |
5,15 |
32 |
32,99 |
50 |
52,06 |
|
Circunferencia abdominal |
||||||||
|
De riesgo |
7 |
7,22 |
2 |
2,06 |
14 |
14,93 |
23 |
23,71 |
|
Alterada |
16 |
16,49 |
5 |
5,15 |
33 |
34,02 |
54 |
55,67 |
|
Sedentarismo |
17 |
17,52 |
7 |
7,22 |
34 |
35,05 |
58 |
59,79 |
|
HTA |
23 |
23,71 |
8 |
8,25 |
45 |
46,39 |
76 |
78,35 |
|
Tabaquismo |
10 |
10,31 |
4 |
4,12 |
20 |
20,62 |
34 |
35,05 |
En la tabla 2 se observan que dentro de las complicaciones macrovasculares y microvasculares, existe un predominio de la neuropatía con un 27,84 %.
|
Tabla 2. Complicaciones macrovasculares y microvasculares |
||||||
|
Complicaciones macrovasculares y microvasculares |
Femenino |
Masculino |
Total |
|||
|
No |
% |
No |
% |
No |
% |
|
|
Cardiopatía isquémica |
12 |
12,37 |
5 |
5,15 |
17 |
17,53 |
|
Enfermedad cerebrovascular |
2 |
2,06 |
1 |
1,03 |
3 |
3,09 |
|
Nefropatía |
10 |
10,31 |
9 |
9,28 |
19 |
19,59 |
|
Neuropatía |
15 |
15,46 |
12 |
12,37 |
27 |
27,84 |
|
Retinopatía |
1 |
1,03 |
- |
- |
1 |
1,03 |
|
Otros |
5 |
5,15 |
3 |
3,09 |
8 |
8,25 |
DISCUSIÓN
En cuanto a las variables de edad y sexo la investigación no se concuerda con el estudio de Rodríguez Pérez(6) en Cuba, donde existe un predominio de los hombres para un 88 %. En su estudio este predominio masculino se mantuvo en todas las edades, fue más evidente en el grupo de 45 a 54 años para un 57 %. En ambos sexos el mayor número de pacientes se encontró en el grupo de 45 a 54 años con un total de 240 pacientes representando el 55 %.
En el estudio de Uyaguari-Matute(7) en Bolivia al analizar las características socio-demográficas se pudo determinar que de los 379 participantes el 69,7 % tenían menos de 45 años. Con lo cual no se concuerda. No se coincide con Betine Pinto(8) en Brasil, donde hay un predominio de adultos mayores.
No se coincide con el estudio de Rodríguez Pérez(6) donde existe un predominio en la categoría de glucemia en ayuna alterada con 234 pacientes que representa el 54 %, seguido de la tolerancia a la glucosa alterada con 139 pacientes para un 32 % y en menor cuantía la prediabetes doble con un 14 %. Además, en dicho estudio predominan los sobrepesos con 188 pacientes para un 43 %, seguido de la obesidad ligera con un total de 159 pacientes (37 %).
Se coincide parcialmente con Betine Pinto(8), en Brasil, quien refiere en relación a las características antropométricas, la población de estudio presentaba un peso corporal medio de 65,46 kg, una talla media de 1,58 m, el IMC más prevalente fue en el rango de 25-30 kg/m2 con el 47,5 %, una mayor circunferencia abdominal H≥102cm; M≥88cm el 47,5 %.
La presencia de una glucemia basal alterada (GAA), de una intolerancia a la glucosa (TGA) o de ambas condiciones a la vez (GAA + TGA), situaciones todas ellas que implican un riesgo elevado de desarrollar diabetes mellitus tipo 2 y de sufrir complicaciones cardiovasculares.(3)
Mata18 en un estudio en España refiere complementariamente, la importancia de reconocer el estado de prediabetes como una entidad clínica en sí misma, radica en que su existencia conlleva un aumento del riesgo de desarrollar eventos cardiovasculares.(9)
Para profundizar en este tema, los investigadores de la Universidad Médica del Sur de China analizaron los resultados de 129 estudios sobre las asociaciones entre la prediabetes y el riesgo de ECV y la muerte por cualquier causa (mortalidad por todas las causas) en personas con y sin antecedentes de enfermedades cardíacas.(10)
Los resultados representados por Perich(11) en su estudio en Cuba muestran que en la población general, la prediabetes se asoció con un riesgo 13 % mayor de mortalidad por todas las causas y un riesgo 15 % mayor de enfermedad cardiovascular, durante un tiempo de seguimiento promedio de alrededor de 10 años. También conlleva un mayor riesgo de enfermedad coronaria y accidente cerebrovascular.
Es ampliamente conocido según estudio de Cabrera Rode(12) que la obesidad y el sedentarismo son los principales factores de riesgo de desarrollar DM2 en personas genéticamente susceptibles. La obesidad, fundamentalmente visceral, es causa de IR y condiciona un estado de hiperglucemia.
La progresión de algunos individuos con sobrepeso y obesidad que transitan hacia la prediabetes y hasta la DM2 está bien establecida. El incremento de la RI y la pérdida de la sensibilidad a la insulina (PSI), contribuye al deterioro de la función de las células beta del páncreas.(13)
La IR es la esencia de las alteraciones fisiológicas-patológicas en la progresión desde la normoglucemia a la GAA, TGA a DM2. Es evidente que la DM2 no ocurre en ausencia del fallo de las células beta. Por tal razón, no es del todo sorprendente que los índices de secreción de insulina e IR al inicio sean potentes para la predicción futura del desarrollo de DM2.(14)
El hecho de que algunos individuos tengan GAA o TGA aisladas, sugiere que hay diferentes mecanismos fisiopatológicos que provocan las alteraciones en la homeostasis de la glucosa. Los individuos con GAA aislada tienen mayor resistencia hepática a la acción de la insulina, mientras que aquellos con TGA aislada tienen un aumento de la resistencia periférica (predominantemente en el tejido muscular) y normal o ligeramente disminuida sensibilidad hepática a la acción de la insulina. Los sujetos con anormalidades en ambas pruebas tienen un aumento de la resistencia a la acción de la insulina en el hígado y tejido muscular, lo que confiere el doble de probabilidades de progresar a DM2 en comparación con tener solo una anormalidad.(15,16)
El tabaquismo se asocia a un mayor riesgo de DM2 de manera dosis dependiente (cuantos más cigarrillos, mayor riesgo) (RR 1,4, IC del 95 %, 1,3-1,6) según un metanálisis de 25 estudios de cohortes prospectivos que analizan la relación. Dejar de fumar puede reducir el riesgo de diabetes, el beneficio es evidente cinco años después del abandono, equiparándose al de los que nunca fumaron después de 20 años sin fumar.(17)
La dislipemia presente en personas con GAA sería simultáneamente un marcador de ateroesclerosis obliterante y un promotor de la transición a DM2, por lo que requiere su diagnóstico y tratamiento precoz.(18)
En nuestro medio, el fenotipo del paciente con DM2 se caracteriza por obesidad de tipo centro-abdominal y hábitos alimenticios no saludables que se potencian en un ámbito de bajo nivel educativo e ingreso económico y sedentarismo. Estos últimos se asocian a alteraciones del perfil de lípidos séricos: en efecto alrededor del 60 % de los pacientes con diabetes tiene alteraciones en dicho perfil, hecho que aumenta su riesgo para desarrollar enfermedad cardiovascular. Sus manifestaciones más frecuentes, el infarto de miocardio y la angina inestable pueden prevenirse mediante la adopción de hábitos saludables.(19)
En personas con prediabetes y DM2, las partículas de c-LDL pequeñas y densas están asociadas a insulinorresistencia. La dislipemia también participaría en la patogenia de la DM2 afectando la acción de la insulina al igual que la masa/función de las células β pancreáticas, fenómeno que comenzaría en la etapa de prediabetes. La evidencia actual es que, tanto en la diabetes como en la prediabetes, la disfunción de la célula β es el primer defecto demostrable con limitación de su capacidad de compensación en presencia de resistencia a la insulina. La obesidad, la insulinorresistencia y la prediabetes forman parte del síndrome metabólico, y se acompañan de dislipidemia y aumento de leptina y citoquinas circulantes que disminuyen la sensibilidad tisular a la insulina y promueven la inflamación. Todos estos factores han sido demostrados que influyen negativamente en la masa/función de la célula β y su supervivencia.(20,21)
Estudios demuestran que personas con GAA presentan aumento de su IMC, de su circunferencia abdominal e hipertensión en mayor proporción que aquellas con glucemias de ayuno normales, al igual que valores mayores de HbA1c, insulina, índice HOMAIR y dislipemia. La desregulación de los lípidos y lipoproteínas en el estado hiperglucémico se debe en parte a la insulinorresistencia tisular que promueve un aumento compensatorio de los niveles de insulina sérica, asociada a aumento de la gluconeogénesis/glucogenólisis y de la liberación de glucosa hepática asociada a aumento de la lipólisis en el tejido adiposo; este último lleva a una hipertrigliceridemia con disminución de los valores de c-HDL. Sin embargo, es escasa la bibliografía internacional respecto a si esta dislipemia también está presente en pacientes con prediabetes. Por otra parte, y dada la correlación hallada entre valores altos de HbA1c y de triglicéridos, la primera podría considerarse como predictor de hipertrigliceridemia y consecuentemente de riesgo cardiovascular en personas con DM2.(22,23)
Desde que Randle propusiera el “ciclo de glucosa-ácidos grasos” para explicar la inhibición de la oxidación de glucosa por los ácidos grasos, se han descubierto nuevos mecanismos que controlan dicho proceso. Estos nuevos mecanismos que incluyen cambios a nivel citoplásmico y mitocondrial en músculo e hígado de mamíferos y el control alostérico, fosforilación reversible y la expresión de enzimas clave en condiciones normales y fisiopatológica, han sido analizados extensamente por Hue y Taegtmeyer. Estudios preclínicos y clínicos caracterizan a la hipertrigliceridemia como un importante factor de riesgo para las enfermedades vasculares isquémicas e incluso como un riesgo independiente de disfunción de las células β en la obesidad y la DM2.(24)
En el estudio de Rodríguez Pérez(25) se detectó que el factor de riesgo más frecuente fue la dislipidemia con 390 pacientes para un 90 %; seguido del índice de masa corporal mayor e igual a 25 Kg/m2 y la edad mayor de 45 años, donde se encontraron 368 y 259 casos, respectivamente para un 85 % y 60 %, quedando como el factor de riesgo menos frecuente el sedentarismo con 196 pacientes (45 %).
La DM2 es una enfermedad progresiva que se inicia con una larga fase asintomática en individuos que presentan diferentes factores de riesgo, los cuales han sido identificados en estudios poblacionales como el estudio PURE-Global que reportó que la mayor edad, el sexo masculino, la residencia urbana, el bajo nivel educativo, la baja actividad física, los antecedentes familiares de DM2, el aumento del índice de masa corporal (IMC) y el aumento de la relación cintura cadera (C/C), son los factores de riesgo identificados en todos los países participantes, siendo los tres últimos los más importantes ya que aumentan en 3,15, 2,76 y 3,63 veces respectivamente, el riesgo de presentar DM2.(26)
Estos factores de riesgo son universales, sin embargo, este estudio demostró que la prevalencia de DM2 fue 6 veces más alta en los individuos con IMC menor a 21 residentes en países de bajos ingresos, en relación con aquellos residentes en países de altos ingresos económicos. Interesantemente esta mayor sensibilidad de los individuos de países de bajos ingresos a presentar mayor prevalencia de DM2 a menores niveles de IMC, también se observó en las tasas de progresión de prediabetes a DM2, así, mientras en USA el Diabetes Prevention Program (DPP) demostró una progresión anual del 11 %, el Diabetes Prevention Study (DPS) en Finlandia del 6 %, el Indian Diabetes Pevention Program (IDPP) mostró una progresión anual del 18 %, y en Colombia se reportó una progresión anual del 9 %.(27,28)
Autores como Misra(29) y Semenkovich(30), en Rusia y Emiratos Árabes, definen que la prediabetes además de ser un factor de riesgo importante para el desarrollo de DM2, lo es también para ECV, se ha demostrado que en el estado prediabético ya existe daño vascular, cuya gravedad depende del tiempo de evolución de la hiperglucemia, ya que la glucosa crónicamente elevada ocasiona daño pan-vascular: macro y micro-angiopatía, por dos mecanismos inherentes a la enfermedad aterosclerótica: oxidación e inflamación vascular.
En la prediabetes ya coexisten estos fenómenos, y cuando se diagnostica la DM2, años más tarde, el daño vascular ya se ha magnificado por el mecanismo de Memoria Metabólica (MM), en el cual hay oxidación de la cadena de citocromos y la mitocondria transforma su producción de ATP en especies reactivas de oxígeno, las cuales llevan a apoptosis de las células endoteliales y un daño irreversible de la pared vascular. De ahí la importancia de controlar la hiperglucemia desde el inicio mismo de la prediabetes para evitar el daño vascular.(31)
Respecto a los estilos de vida, estos reportaron menor actividad física diaria. En cuanto al consumo de alimentos, expusieron un menor consumo de frutas y verduras diarias.(32)
La prediabetes, debido a la falta de síntomas, es una entidad de diagnóstico azaroso; por lo que las bases fisiopatológicas de las complicaciones en esta etapa de la enfermedad son un terreno poco explorado. Considerando que los eventos iniciales sean quizás los disparadores de la microcardiopatía diabética, es decir la insuficiencia cardiaca de origen diabético, es oportuno describir la DM consolidada, haciendo énfasis en las complicaciones de la misma, además de las arritmias, la apoptosis y la regulación de Calmodulina II (CaMKII).(33,34,35)
La prediabetes, además, está relacionada con la obesidad, la dislipemia y la hipertensión. La Asociación Americana de Diabetes indicó que la DM2 está usualmente precedida por un desorden metabólico conocido como prediabetes, también predice que en 10 años el 50 % de los individuos con prediabetes presentarán DM2 manifiesta. Este estado se caracteriza por un nivel aumentado de glucemia en ayunas o después de la prueba de tolerancia oral a la glucosa, sin alcanzar los valores de un paciente con diabetes manifiesta. La prediabetes constituye un factor de riesgo importante para el desarrollo de diabetes y/o sus complicaciones crónicas, como retinopatía o enfermedades cardiovasculares.(36)
Aunque la PD ha sido definida solo sobre la base de los trastornos de la tolerancia a la glucosa (TG), en esta etapa, en forma simultánea y paralela al deterioro de la TG, ocurren trastornos de la función endotelial y del tejido conectivo que contribuyen al desarrollo de las etapas iniciales de la enfermedad cardiovascular, así como al desarrollo de microangiopatía diabética (neuropatía, retinopatía y nefropatía diabéticas), que dependen de los mismos trastornos metabólicos que causan el deterioro de la regulación de la glucemia. Por tanto, las intervenciones de prevención de la DM, para que sean efectivas, deben incidir no solo sobre el deterioro de la TG, sino también sobre toda la constelación de trastornos metabólicos que caracterizan la enfermedad y que determinan su morbilidad y mortalidad.(37)
Se reconoce por Díaz(38) en Cuba y González Suárez(39) la asociación entre las ECV y el síndrome metabólico, en particular de la hipertrigliceridemia, independientemente de los valores de colesterol. Existen estudios de intervención que demuestran la prevención de la progresión de las ECV con fármacos antidiabéticos orales y con acarbosa, así como con la modificación de los estilos de vida (5 a 10 % de reducción de peso y actividad física moderada >30 min/día). Varios estudios han sugerido que la diabetes incrementa el riesgo de padecer de insuficiencia cardiaca, como es el United Kingdom Prospective Diabetes Study (UKPDS) y el Framingham Study.
Los mecanismos por los que la diabetes predispone a este riesgo pueden ser la confluencia de cardiopatía isquémica frecuente en este grupo de pacientes, hipertensión arterial desde los estados de PD, enfermedad de la microcirculación coronaria, disfunción endotelial, obesidad, disfunción autonómica y anormalidades metabólicas que contribuyen a la miocardiopatía diabética. El término de miocardiopatía diabética se puede definir como la afectación de la función y estructura cardiaca en ausencia de isquemia, enfermedad valvular o hipertensión.(40,41,42,43)
Los disturbios metabólicos en la célula miocárdica en pacientes con hiperglucemia es la causa más probable de disfunción miocárdica en este grupo particular de riesgo cardiovascular. Los pacientes con diabetes tienen más riesgo de desarrollar insuficiencia cardiaca, como también los pacientes con insuficiencia cardiaca tienen mayor riesgo de desarrollar diabetes.(44)
Estudios realizados en Cuba muestran que los diabéticos tipo 2 de reciente diagnóstico presentan complicaciones microangiopáticas con una frecuencia significativa, neuropatía periférica de los miembros inferiores asintomática en un 75 %, retinopatía diabética en el 8 % y neuropatía diabética en el 11 %.47 Estudio con el cual se concuerda parcialmente.(45)
Sereday et al.(46), en un estudio con 302 pacientes DM2 de diagnóstico reciente, de seis diferentes regiones de Argentina, encontraron complicaciones crónicas en 156 (51,7 %) pacientes. Microvasculares: neuropatía (27,5 %), nefropatía (20,2 %) y retinopatía (17,9 %). Macrovasculares: 38,6 % tenía enfermedad coronaria y el 17,7 % infarto silente del miocardio. También Arteagoitia(47) y su grupo de investigación, en 920 pacientes DM2 de nueva aparición del País Vasco, observaron una prevalencia de macroangiopatía del 21,6 % (12,4 % de enfermedad coronaria; 9,8 % de ictus y 14,1 % de enfermedad vascular periférica).
CONCLUSIONES
Predominó el riesgo cardiovascular global bajo y los factores de riesgo cardiovascular modificables.
REFERENCIAS BIBLIOGRÁFICAS
1. Rosas J, Caballero AE, Brito G, García H, Costa J, Lyra R, et al. Consenso de Prediabetes. Documento de posición de la asociación Latinoamericana de Diabetes (ALAD). Rev ALAD. 2017; 7: 184 - 202. [Citado: 30 jul 2019]. Disponible en: http://www.alad-americalatina.org/wp-content/uploads/2018/03/alad_v7_n4_184-202.pdf
2. International Diabetes Federation Atlas. 10ma ed; 2021. [Citados 25 Mar 2024] Disponible en: https://diabetesatlas.org/idfawp/resource-files/2021/07/IDF_Atlas_10th_Edition_2021.pdf
3. Cecilia-Paredes EE, Miranda-Hernández K, Soto-Álvarez EM, Arango-Sardiñas AM, Armenteros-Piñeiro M, Echevarría-Cruz A. Riesgo cardiovascular en adultos mayores con Diabetes Mellitus tipo II. Rev Ciencias Médicas. 2024; 28 (1). https://revcmpinar.sld.cu/index.php/publicaciones/article/view/6067
4. Anuario estadístico de Cuba 2020, salud pública y asistencia social. Ed. 2020. [Citado: 25 jul 2020]. Disponible en: http://www.one.cu/aec2018/19%20Salud%20Publica.pdf.
5. Shang Y, Marseglia A, Fratiglioni L, Welmer AK, Wang R, Wang HX, et al. Natural history of prediabetes in older adults from a population-based longitudinal study.2017 [Citado 4 Abril 2024]. Disponible en: https://www.intramed.net/contenidover.asp?contenidoid=94384
6. American Diabetes Association. Standards of Medical Care in Diabetes. Classification and Diagnosis of Diabetes. Diabetes Care 2018, 41(Supplement1): S13-S27.Disponible en: https://diabetesjournals.org/care/article/41/Supplement_1/S13/30088/2-Classification-and-Diagnosis-of-Diabetes
7. Angelini J, Miller A, Martínez C, García ME, Rodríguez ME, Martínez J. Posible correlación patogénica entre dislipemia y disglucemia. Rev Argent Endocrinol Metab. 2018; 55(2): 74-79. [Citado 4 Abril 2024]. Disponible en: http://www.raem.org.ar/trabajos-aceptados/posible-correlacion-patogenica.pdf
8. Fuentes-de la Rosa Y, Díaz Cabrera JC, Díaz Calzada M, Rodríguez-Sardiñas LM, Pérez Alvarez Y. Caracterización del Síndrome metabólico en diabéticos tipo 2 atendidos en el Centro Provincial de Pinar del Río. Rev Ciencias Médicas. 2023; 27:5861. https://revcmpinar.sld.cu/index.php/publicaciones/article/view/5861
9. Licea ME, Fernández H, Cabrera E, Maciques E. Frecuencia y características clínicas de la retinopatía diabética en un grupo de personas con diabetes mellitus tipo 2 de diagnóstico reciente. Rev Cubana Endocrinol 2023; 14 (2). [Citado 4 Abril 2024]. Disponible en: www.bus.sld.cu/revistas/end/vol14 2 03/endO2203.html
10. Suárez-Cabrera Y, González-Castro K, León-Medina D, Santalla-Labrador Y, Álvarez-Ravelo Y, Hernández-Rodríguez Y. Caracterización clínica, epidemiológica a pacientes diabéticos con dislipidemia. Rev Ciencias Médicas. 2024; 28(1):6179. https://revcmpinar.sld.cu/index.php/publicaciones/article/view/6179
11. Dunstan DW, Zimmet PZ, Welborn TA, Cameron AJ, Shaw J, de Courten M, et al. The Australian Diabetes, Obesity and Lifestyle Study (AusDiab)--methods and response rates. Diabetes Res Clin Pract. 2022; 57(2):119-29. Disponible en: https://pubmed.ncbi.nlm.nih.gov/12062857/
12. McKee PA, Castelli WP, McNamara PM, Kannel WB. The natural history of congestive heart failure: the Framingham Study. N Engl J Med. 2021. Disponible en: https://pubmed.ncbi.nlm.nih.gov/5122894/
13. Eyre H, Kahn R, Robertson RM, Clark NG, Doyle C, Hong Y. Preventing cancer, cardiovascular disease, and diabetes: a common agenda for the American Cancer Society, the American Diabetes Association and the American Heart Association. Circulation. 2024; 109:3244-55. Disponible en: https://www.ahajournals.org/doi/10.1161/01.cir.0000133321.00456.00
14. Nathan D, Davidson M, De Fronzo R, Heine R, Henry RR, Pratley R, et al. Impaired Fasting Glucose and Impaired Glucose Tolerance. Implications for care. Diabetes Care, 2017; 30: 753-9. Disponible en: https://pubmed.ncbi.nlm.nih.gov/17327355/
15. Perich P, González R, Valdés E, Arranz MC. Desarrollo de diabetes mellitus en pacientes con tolerancia a la glucosa alterada: Seguimiento de 18 años. Rev Cubana Endocrinol [Internet]. 2022 Ago [Citado 4 Abril 2024]; 13(2). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-9532002000200002&lng=es
16. Cabrera E, Rodríguez V, Rodríguez J, Cubas I, Álvarez A, Arnold Y, et al. Evaluación de tres metodologías para la predicción del riesgo de alteraciones del metabolismo de la glucosa en sujetos con sobrepeso y obesidad. Rev Cub de Endocrinol. 2017; 28 (2). [Citado 4 Abril 2024]. Disponible en: http://www.revendocrinologia.sld.cu/index.php/endocrinologia/article/view/69
17. Díaz ME. Manual de Antropometría para el trabajo de Nutrición. Instituto de Nutrición e Higiene de los Alimentos, 1992: 13-14. Disponible en: https://scholar.google.com.cu/citations?user=uwToWSYAAAAJ&hl=es
18. Mata M, Artola S, Escalada J, Ezkurra P, Ferrer JC, Fornos JA, et al. Consenso sobre la detección y el manejo de la prediabetes. Grupo de trabajo de consensos y guías clínicas de la sociedad española de diabetes. Rev Esp Endocrinol Pediatr.2015; 6 (1): 21-38. Disponible en: https://www.endocrinologiapediatrica.org/revistas/P1-E15/P1-E15-S573-A237.pdf
19. Díaz O, Hernández J, Domínguez E, Martínez I, Bosch Y, del Busto A, et al.Valor de corte de la circunferencia de la cintura como predictor de disglucemia. Rev Cubana Endocrinol. [Internet] 2017 [Citado 4 Abril 2024]; 28(1). Disponible en: http://www.revendocrinologia.sld.cu/index.php/endocrinologia/article/view/57/59
20. Colectivo de autores. Programa Nacional de Prevención, Diagnóstico, Evaluación y Control de la Hipertensión Arterial. Guía para la atención médica 2021: Disponible en: http://www.sld.cu/galerias/pdf/servicios/hta/guia_hta_cubana__version_final_2007revisada_impresa.pdf
21. Whelton PK, Carey RM, Aronow WS, Casey DE, Collins KJ, Himmelfarb CD, et al. ACC/ AHA/ AAPA/ ABC/ ACPM /AGS/ APhA/ ASH/ ASPC/ NMA/ PCNA guideline for the prevention, detection, evaluation, and management of high blood pressure in adults: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Hypertension. 2024. [Citado 4 Abril 2024] Disponible en: http://hyper.ahajournals.org/content/early/2017/11/10/HYP.0000000000
22. Rodríguez Pérez D, Vega Jiménez J, Viamontes González M, Arocha Molina Y, Suarez Díaz T, Cabrera Hernández Y. Detección precoz de pacientes con riesgo de diabetes mellitus en la atención secundaria de salud. Rev Cub Med Mil [Internet]. 2017 Mar [Citado 4 Abril 2024]; 46(1): 64-74. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-65572017000100007&lng=es
23. Melmed S y colaboradores. Williams Tratado de Endocrinología. 14 Edición. 2021. Disponible en: https://www.elsevier.com/books/williams.-tratado-de-endocrinologia/978-84-9113-851-8
24. Ascaño Ortega Alicia. Criterios y resultados de la aplicación de las clasificaciones para pacientes con pie diabético. Rev Cub Med Mil [Internet]. 2021 Dic [[Citado 4 Abril 2024]; 50(4): e1431. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-65572021000400033&lng=es.
25. León Álvarez JL, Dueñas Herrera A, Alfonzo Guerra JP, Navarro Despaigne DA, de la Noval García R et al. Guía cubana de diagnóstico, evaluación y tratamiento de la hipertensión arterial. Rev cubana med [Internet]. 2017 Dic [Citado 4 Abril 2024]; 56(4): 242-321. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-75232017000400001&lng=es.
26. OMS. WHO/ISH. Cardiovascular Risk Prediction.2024. Disponible en: https://www.who.int/ncds/management/WHO_ISH_Risk_Prediction_Charts.pdf?ua=1
27. Uyaguari-Matute GM, Mesa-Cano IC, Ramírez-Coronel AA, Martínez-Suárez PC. Factores de riesgo para desarrollar diabetes mellitus II. Vive Rev. Salud [Internet]. 2021 Abr [Citado 4 Abril 2024]; 4(10): 96-106. Disponible en: http://www.scielo.org.bo/scielo.php?script=sci_arttext&pid=S2664-32432021000100096&lng=es
28. Betine Pinto Moehlecke I. Prevalência de pré-diabetes e hiperglicemia intermediária em adultos e fatores associados, Pesquisa Nacional de Saúde. Ciência & Saúde Coletiva [online]. 2021; 26(2): 531-540. https://doi.org/10.1590/1413-81232021262.34852020.
29. American Diabetes Association. Classification and diagnosis of diabetes. Sec. 2. In Standards of Medical Care in Diabetes-2017. Diabetes Care 2017;40 (Suppl 1): S11-S24. DOI: 10.2337/dc17-S005. Disponible en: https://diabetesjournals.org/care/article/40/Supplement_1/S11/36898/2-Classification-and-Diagnosis-of-Diabetes
30. Cabrera Rode E, Rodríguez Camerón V, Rodríguez J, Cubas Dueñas I, Álvarez Álvarez A, Arnold Domínguez Y et al. Evaluación de tres metodologías para la predicción del riesgo de alteraciones del metabolismo de la glucosa en sujetos con sobrepeso y obesidad. Rev Cubana Endocrinol [Internet]. 2017 Ago [Citado 4 Abril 2024]; 28(2). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532017000200003&lng=es
31. Guía de diabetes tipo 2 para clínicos. Definición de prediabetes y población de riesgo. 2018. Disponible en: https://www.redgdps.org/guia-de-diabetes-tipo-2-para-clinicos/definicion-de-prediabetes-y-poblacion-de-riesgo-20180907
32. McCulloch DK, Robertson RP. Risk factors for type 2 diabetes mellitus. UpToDate. 2018. Disponible en: http://www.uptodate.com/contents/risk-factors-for-type-2-diabetes-mellitus
33. Pimazoni Netto A. Conducta Terapéutica no Diabetes tipo 2: Algoritmo SBD. São Paulo. 2019. Disponible en: https://nutritotal.com.br/pro/wp-content/uploads/sites/3/2019/09/algoritmo_sbd_2019_2.pdf
34. Machaca MH. Relationship between physical activity and quality of work life in accountancy professionals: A literature review. Edu - Tech Enterprise 2024;2:13–13. https://doi.org/10.71459/edutech202413.
35. Romero-Carazas R. Collection Management Model for Late Payment Control in the Basic Education Institutions. Edu - Tech Enterprise 2024;2:12–12. https://doi.org/10.71459/edutech202412.
36. Callapiña-De Paz Mariana, Cisneros-Núñez Yoshie Z., Guillén-Ponce Norka R., De La Cruz-Vargas Jhony A. Estilo de vida asociado al control de hipertensión arterial y diabetes mellitus en un centro de atención en lima, durante la pandemia de Covid-19. Rev. Fac. Med. Hum. [Internet]. 2022 Ene [Citado 4 Abril 2024]; 22(1): 79-88. Disponible en: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S2308-05312022000100079&lng=es.
37. Ojeda Armas I, Expósito Lara A, González Benítez SN, Freire Maridueña EN, Campoverde Bravo JA. Nuevos enfoques terapéuticos de las dislipidemias. ccm [Internet]. 2020 Jun [Citado 4 Abril 2024]; 24(2): 702-722. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1560-43812020000200702&lng=es.
38. Gradinaru D, Khaddour H, Margina D, Ungurianu A, Borsa C, Ionescu C, Prada GI, Usher J, Elshimali Y. Insulin-Leptin Axis, Cardiometabolic Risk and Oxidative Stress in Elderly with Metabolic Syndrome. Exp Clin Endocrinol Diabetes. 2018 Feb 8. Disponible en: https://pubmed.ncbi.nlm.nih.gov/29421825/
39. Czech MP. Insulin action and resistance in obesity and type 2 diabetes. Nat Med 2017; 23:804-814. Disponible en: https://pubmed.ncbi.nlm.nih.gov/28697184/
40. Gagliardino JJ, Elgart JF, Bourgeois M, Etchegoyen G, Fantuzzi G, Ré M, Ricart JP, García S, Giampieri C, González L, Suárez-Crivaro F, Kronsbein P, Angelini JM, Martínez C,Martínez J, Ricart A, Spinedi E. Diabetes Primary Prevention Program: New Insights From Data Analysis of Recruitment Period. Diabetes Metab Res Rev 2017, Aug 26. Disponible en: https://www.cochranelibrary.com/es/central/doi/10.1002/central/CN-01421080/full
41. León-Zevallos L, Casco RJE, Macha-Huamán R. Digital marketing positioning in a retail sector company. Edu - Tech Enterprise 2024;2:11–11. https://doi.org/10.71459/edutech202411.
42. Jacinto-Alvaro J, Casco RJE, Macha-Huamán R. Social networks as a tool for brand positioning. Edu - Tech Enterprise 2024;2:9–9. https://doi.org/10.71459/edutech20249.
43. Fidel WWS, Cuicapusa EEM, Espilco POV. Managerial Accounting and its Impact on Decision Making in a small company in the food sector in West Lima. Edu - Tech Enterprise 2024;2:8–8. https://doi.org/10.71459/edutech20248.
44. Naqvi S, Naveed S, Ali Z, Ahmad SM, Asadullah Khan R, Raj H, Shariff S, Rupareliya C, Zahra F, Khan S. Correlation between Glycated Hemoglobin and Triglyceride Level in Type 2 Diabetes Mellitus. Cureus. 2017 Jun 13; 9(6): e1347. Disponible en: doi: 10.7759/cureus.1347. PMID: 28713663; PMCID: PMC5509244
45. Randle PJ, Garland PB, Hales CN, Newsholme EA. The glucose fatty-acid cycle. Its role in insulin sensitivity and the metabolic disturbances of diabetes mellitus. Lancet. 1963 Apr 13; 1(7285): 785-9. Disponible en: doi: 10.1016/s0140-6736(63)91500-9. PMID: 13990765.
46. López-Jaramillo P, Calderón C, Castillo J, Escobar I, Melgarejo E, Parra Gustavo A. Prediabetes en Colombia: Consenso de expertos. Colomb. Med. [Internet]. 2017 Dec [Citado 4 Abril 2024]; 48(4): 191-203. https://doi.org/10.25100/cm.v43i4.3662.
47. Kabadi U. M. Major Pathophysiology in Prediabetes and Type 2 Diabetes: Decreased Insulin in Lean and Insulin Resistance in Obese. Journal of the Endocrine Society, 1(6), 742–750. 2017. Disponible en: https://doi.org/10.1210/js.2016-1116
FINANCIACIÓN
Los autores no recibieron financiación para el desarrollo de la presente investigación.
CONFLICTO DE INTERESES
Los autores declaran que no existe conflicto de intereses.
CONTRIBUCIÓN DE AUTORÍA
Conceptualización: Yaremis Villanueva-Martín, Eduardo Enrique Cecilia-Paredes.
Curación de datos: Marvelia Díaz-Calzada, Tania Contreras-Leal.
Análisis formal: Yelina Morales-Valdés, Juan José Godoy Suárez.
Investigación: Yaremis Villanueva-Martín, Eduardo Enrique Cecilia-Paredes.
Metodología: Marvelia Díaz-Calzada, Tania Contreras-Leal.
Administración del proyecto: Yelina Morales-Valdés, Juan José Godoy Suárez.
Recursos: Yaremis Villanueva-Martín, Eduardo Enrique Cecilia-Paredes.
Software: Marvelia Díaz-Calzada, Tania Contreras-Leal.
Supervisión: Yelina Morales-Valdés, Juan José Godoy Suárez.
Validación: Yaremis Villanueva-Martín, Eduardo Enrique Cecilia-Paredes.
Visualización: Marvelia Díaz-Calzada, Tania Contreras-Leal.
Redacción – borrador original: Yelina Morales-Valdés, Juan José Godoy Suárez.
Redacción – revisión y edición: Yaremis Villanueva-Martín, Eduardo Enrique Cecilia-Paredes.