doi: 10.56294/hl2023198
ORIGINAL
Fasting glycemia: prognostic value in the immediate evolution of women with acute coronary síndrome
Glucemia en ayunas: valor pronóstico en la evolución inmediata de mujeres con síndrome coronario agudo
Diego Rafael Miló González1, Liz Odelnis Cruz Rodríguez2, Emilio Luis Morales Jiménez3
1Universidad de Ciencias Médicas de Pinar del Río. Hospital General Docente “Abel Santamaría Cuadrado”, Servicio de Cardiología. Pinar del Río, Cuba.
2Hospital Militar Central “Dr. Carlos J. Finlay”. La Habana, Cuba.
3Universidad de Ciencias Médicas de La Habana. Facultad de Ciencias Médicas “Finlay-Albarrán”. La Habana, Cuba.
Citar como: Miló González DR, Cruz Rodríguez LO, Morales Jiménez EL. Fasting glycemia: prognostic value in the immediate evolution of women with acute coronary síndrome. Health Leadership and Quality of Life. 2023; 2:198. https://doi.org/10.56294/hl2023198
Enviado: 22-05-2023 Revisado: 24-08-2023 Aceptado: 09-11-2023 Publicado: 10-11-2023
Editor:
PhD.
Prof. Neela Satheesh ![]()
ABSTRACT
Ischemic heart disease is one of the leading causes of death in the world and in Cuba, with a significant increase in women. An observational, descriptive, cross-sectional study was carried out with the aim of evaluating the prognostic value of fasting glycemia determined in the first 24 hours of admission in women with a diagnosis of acute coronary syndrome (ACS) hospitalized in the coronary service of the Carlos J. Finlay HMC during 2015-2017. The universe consisted of 250 women over 20 years of age with a diagnosis of ACS and the sample consisted of 224 patients. Two groups were formed to compare each other: study group (≥6,11 mmol/L) with high fasting glucose value and control group (<6,11 mmol/L) with normal value. The mean glycemia value was higher in the study group being statistically significant (p < 0,000001). Age did not show significant difference between groups. HT (p<0,007), smoking (p<0,05) and ACS (p<0,004) in any of their clinical variants were statistically significant variables. Death as a complication was present in only 15 patients in the study group, representing 24,1 % of deaths. There were no significant statistical differences in terms of coronary angiography results, since not all patients with ACS presented indications for this study. The results of the study suggest that an elevated baseline fasting glycemia on admission in female patients diagnosed with ACS is a predictor of risk of death and complications during the hospital phase.
Keywords: Acute Coronary Syndrome; Fasting Glycemia; Cardiovascular Complications.
RESUMEN
La cardiopatía isquémica constituye una de las primeras causas de muerte en el mundo y en Cuba, con un incremento significativo en mujeres. Se realizó un estudio observacional, descriptivo de corte transversal con el objetivo de evaluar el valor pronóstico de la glicemia en ayunas determinada en las primeras 24 horas de ingreso en mujeres con diagnóstico de síndrome coronario agudo (SCA) hospitalizadas en el servicio coronario del HMC Carlos J. Finlay durante 2015-2017. El universo estuvo conformado por 250 mujeres mayores de 20 años con diagnóstico de SCA y la muestra por 224 pacientes. Se formaron dos grupos para comparar entre sí: grupo estudio (≥6,11 mmol/L) con alto valor de glucosa en ayunas y grupo control (<6,11 mmol/L) con valor normal. El valor promedio de la glicemia fue mayor en el grupo de estudio siendo estadísticamente significativa (p < 0,000001). La edad no mostró diferencia significativa entre los grupos. HTA (p<0,007), hábito tabáquico (p<0,05) y SCA (p<0,004) en cualquiera de sus variantes clínicas resultaron variables estadísticamente significativas. La muerte como complicación sólo estuvo presente en 15 pacientes del grupo estudio, lo que representó el 24,1 % de las muertes. No hubo diferencias estadísticas significativas en cuanto a resultados de coronariografía pues no todas las pacientes con SCA presentaron indicación para dicho estudio. Los resultados del estudio sugieren que un valor basal elevado de la glicemia en ayunas al ingreso en pacientes femeninas con diagnóstico de SCA es un predictor de riesgo de muerte y complicaciones durante la fase hospitalaria.
Palabras clave: Síndrome Coronario Agudo; Glicemia en Ayunas; Complicaciones Cardiovasculares.
INTRODUCCIÓN
La enfermedad cardiovascular es una de las principales causas de mortalidad en los países desarrollados y subdesarrollados. Al impacto sanitario de estas patologías se suma una indudable repercusión socioeconómica, con un aumento del costo económico debido al envejecimiento progresivo de la población y a una mayor supervivencia de los pacientes con eventos isquémicos agudos. De entre todas las enfermedades cardiovasculares la cardiopatía isquémica es una de las principales causas de morbimortalidad en la población mundial.(1)
Desde mediados del siglo XX, principalmente en los países desarrollados, se hizo evidente el inicio de una transición epidemiológica con un predominio de la morbilidad y la mortalidad por enfermedades no transmisibles, principalmente, la enfermedad cardiovascular de origen ateroesclerótico; sin embargo, desde hace aproximadamente 30 años, se ha ido produciendo una disminución de la mortalidad por esta causa, debido a efectivas medidas de prevención y tratamiento en esos países.(2)
La Cardiopatía Isquémica (CI) cobra anualmente 7,2 millones de vidas a escala mundial. Esta entidad es la principal causa de muerte en países del primer mundo como Estados Unidos. Constituye la primera causa de defunción en el sexo masculino a partir de los 45 años y en las mujeres después de los 65 años.(3)
Sin embargo, es en los países subdesarrollados donde la enfermedad cobra mayor número de vidas, pues usualmente los gobiernos de turno no tienen como prioridad la salud de su población. Aquellos centros donde se brinda atención médica gratuita no cuentan con todos los medios diagnósticos y terapéuticos necesarios para garantizar la vida y la calidad de vida del ser superviviente de un evento isquémico agudo.(4)
En Cuba la enfermedad de las arterias coronarias (EAC) es la primera causa de muerte en adultos de más de 65 años de edad. Los hombres mueren más que las mujeres por infarto agudo del miocardio (IAM), a razón de 1:3 en 1999, pero ya para el 2010 la relación ha disminuido estando a razón de 1:2. La prevalencia del infarto agudo del miocardio es 7 x 1 000 habitantes en mayores de 15 años y su incidencia en el año 2010 fue de 1,7 x 1 000 habitantes mayores de 15 años con una letalidad alarmante de 65,2 %. La mortalidad extra hospitalaria constituye el 62,1 %.(5,6)
Aunque pueda parecer que la enfermedad cardiaca es cosa de hombres, lo cierto es que en EEUU, una de cada cuatro muertes en mujeres es por una enfermedad cardiaca. A pesar de ello, la mujer no tiene conciencia de cómo le puede afectar la enfermedad cardiaca, sólo el 54 % de ellas reconocen su importancia y conocen que todos los años se produce similar número de muertes por enfermedad cardiaca y cáncer. Otras causas de estas diferencias entre hombres y mujeres, respecto a las enfermedades cardiacas, son la escasa presencia de las mujeres en los estudios sobre enfermedades cardiovasculares (una media del 20 %) y la menor importancia que los profesionales sanitarios hacemos en la valoración del riesgo cardiovascular y de los síntomas cardiacos en las mujeres, puesto de manifiesto en el estudio de Framingham siendo uno de los pioneros en poner de manifiesto las diferencias según el sexo respecto a la incidencia y la letalidad de la cardiopatía isquémica.(7)
La enfermedad cardiovascular (ECV) sigue siendo la causa principal de muerte entre las mujeres: más mujeres que hombres han fallecido anualmente debido a ella, siendo la EAC la responsable de 401,495 muertes de mujeres en 2009. Se estima que el riesgo para el desarrollo de EAC en una mujer de 40 años o más es 1 de cada 3, haciéndose esta relevante desde la sexta–séptima década de vida, es decir casi dos después que en los varones. La explicación de este retraso se atribuye a la protección que los estrógenos confieren sobre el sistema cardiovascular de las mujeres. Por tanto, es a partir de la menopausia cuando la cardiopatía isquémica comienza a manifestarse de manera significativa en la mujer.(7)
Además, aunque el incremento en la mortalidad con la edad es exponencial en ambos sexos, en las mujeres este aumento es más marcado, de tal manera que se va reduciendo la diferencia que presentan los hombres respecto de las mujeres hasta casi igualarse. Ahora bien, aunque la relación de mortalidad hombre/mujer va disminuyendo, la diferencia absoluta en la tasa de mortalidad entre hombres y mujeres se va haciendo mayor, con la excepción de los pacientes de edades muy avanzadas. Por tanto, la CI en las mujeres es una enfermedad esencialmente de la postmenopausia. De hecho, en mujeres postmenopáusicas, el riesgo acumulado durante la vida de morir por CI es del 31 % frente a un riesgo de un 3 % de morir por cáncer de mama. Además, la CI no sólo es una causa muy importante de mortalidad en las mujeres, sino que sus síntomas pueden afectar su capacidad funcional, llegando a producir limitaciones hasta a una de cada tres mujeres de 55–64 años y a más de la mitad de aquellas mayores de 75 años con CI, lo que finalmente causa un considerable deterioro de la calidad de vida.(8)
El estudio Framingham describió que el síndrome con el que más frecuentemente, debutan las mujeres con CI era la angina de pecho (56 % de los casos de CI frente al 43 % de los varones), sin embargo, sólo el 14 % de ellas desarrollaron un IAM en los 5 años siguientes frente al 25 % de los varones.(8,12)
La causa más frecuente de la alteración de las arterias coronarias es la oclusión ateroesclerótica. La etiología de este proceso es compleja y multifactorial, considerándose como el resultado de la interacción entre una carga genética predisponente y determinados factores ambientales. La ateroesclerosis es un proceso lento de formación de colágeno y acumulación de lípidos y células inflamatorias que forman placas de ateromas. Estas placas provocan la estenosis de las arterias coronarias disminuyendo así el flujo de sangre que la arteria puede transportar al miocardio. Comienza cuando ciertos factores lesionan o causan daño a las capas internas de las arterias coronarias. Estos factores son principalmente: el tabaco, la dislipemia, la hipertensión arterial (HTA) y la diabetes mellitus (DM); por ello, son denominados factores de riesgo cardiovascular (FRC).(9)
Los factores de riesgo cardiovascular pueden ser modificables (dislipidemia, tabaquismo, HTA; obesidad, DM y no modificables (edad, sexo, herencia), siendo sobre los primeros en que recaen las actividades de prevención.(9)
Existen otros factores de riesgo emergentes como son: la lipoproteína (a), homocisteina y particularmente la proteína C reactiva, en la mujer se presentan de manera particular el síndrome metabólico, la amenorrea hipotalámica funcional, enfermedades autoinmunes, tratamiento anticonceptivo oral, presencia de ovarios poliquísticos donde recientes estudios han demostrado que estos marcadores están asociados con un riesgo incrementado de enfermedad arterial coronaria.(10)
Las pacientes con homocisteinuria, un defecto infrecuente del metabolismo, tienen niveles plasmáticos muy elevados de homocisteína y desarrollan enfermedad vascular precozmente.(10)
Los datos de la organización mundial de la salud entre 2003 y 2006 indican que el 32,6 % de las mujeres cumplían los criterios de síndrome metabólico. Además, aquellas con síndrome metabólico muestran un mayor riesgo de desarrollo de EAC según estudios realizados, y esta asociación es más potente en las mujeres.(10)
Hasta un 10 % de las mujeres premenopáusicas presentan disfunción ovárica documentada, y la mayor proporción presenta disfunción hormonal subclínica. La amenorrea hipotalámica funcional (AHF) puede causar disfunción ovárica premenopáusica. En un extenso estudio de cohortes, las mujeres con irregularidades menstruales presentan un aumento del riesgo del 50 % para EAC no mortal y mortal en comparación con las mujeres con ciclos menstruales regulares. Datos adicionales de las mujeres sometidas a una angiografía coronaria indican que la AHF se asocia con ateroesclerosis coronaria prematura.(10)
Exclusivo de las mujeres, el síndrome del ovario poliquístico (SOPQ) se asocia con el desarrollo de muchos rasgos de síndrome metabólico, así como con resistencia a la insulina. Las mujeres con el SOPQ tienen una prevalencia aumentada de alteración de la tolerancia a la glucosa, síndrome metabólico y diabetes, cuando se las compara con mujeres sin SOPQ. Incluso aunque resulte incierto que el SOPQ sea un factor de riesgo independiente, datos recientes apoyan esta posibilidad.(10)
Algunos marcadores inflamatorios se han constituido en factores de riesgo y en este aspecto la Proteína C reactiva (PCR) tiene un interés especial. Los reactantes de fase aguda son inducidos por citoquinas que se liberan desde los tejidos dañados. Estas citoquinas estimulan la síntesis hepática de proteínas entre las que se encuentra la PCR. Los niveles plasmáticos de PCR se elevan durante la reacción de fase aguda y es considerada un marcador de inflamación inespecífico, pero sensible. Sus efectos biológicos están involucrados en diversos estadios de iniciación y/o progresión de la lesión aterosclerótica. En el estudio MRFIT se observó una fuerte correlación entre niveles de PCR y muerte por enfermedad coronaria.(11)
El tabaquismo está más que demostrado el efecto deletéreo que tiene sobre la función endotelial y el transporte de oxígeno, la liberación anormal de catecolaminas y el aumento de la actividad de adhesión plaquetaria. Otros factores como la hipertensión arterial, la dislipidemia y la diabetes mellitus constituyen actualmente verdaderos retos de la medicina preventiva, siendo esta última, un importante factor de desestabilización y empeoramiento en pacientes que padecen de Enfermedad Arterial Coronaria (EAC).(12)
En la actualidad un incremento de la morbilidad por Diabetes Mellitus (DM), se une a este escenario de la EAC con nuevas condiciones y estilos de vida “no saludables”, se une brutal e indiscriminadamente produciendo una relativa homogenización de las conductas por encima de muchos particularismos regionales. Este hecho es de gran importancia, puesto que se prevé un aumento en la prevalencia de DM para los próximos 30 años y hasta un 75 % de estos pacientes fallecerá a consecuencia de enfermedad coronaria.(12)
Numerosos estudios han demostrado que la presencia de glicemia elevada al ingreso (> 140 mg/dl en la definición recomendada en las guías de práctica clínica de la American Heart Association (AHA) y el American College of Cardiology (ACC) ocurre en el 51-58 % de los pacientes que se presentan con infarto agudo de miocardio (IAM), y se asocia a una mayor morbimortalidad independientemente de que el paciente sea diabético no.(13)
El estudio GRACE demostró una relación continua entre el aumento de la glicemia de ayuno con la mortalidad intrahospitalaria y a los seis meses después de un evento coronario, con un poder como marcador de riesgo más potente la glicemia en el momento del ingreso hospitalario; de igual manera. En relación a la probabilidad de que la hiperglicemia constituya un factor de riesgo independiente para las consecuencias clínicas del proceso de aterosclerosis, varios autores han reportado una asociación significativa en estudios previos que la hiperglicemia está asociada con la expansión del volumen del infarto.(14)
Es frecuente observar hiperglicemia en afecciones graves, como es el caso de las personas con IAM, entre otras; y se ha descrito en el síndrome coronario agudo una relación lineal significativa de los niveles de glicemia > 8,3 mmol/L (150 mg/dL) con la mortalidad.(14)
Existen múltiples mecanismos fisiopatológicos que explican este efecto deletéreo cardiovascular. En respuesta al estrés durante un síndrome coronario agudo (SCA), se produce un aumento de las hormonas contra reguladoras (catecolaminas, cortisol y glucagón) y se disminuye la secreción de insulina y su sensibilidad en los receptores periféricos, lo que provoca un aumento de la glucogenólisis, gluconeogénesis y síntesis de ácidos grasos. Estos últimos inhiben la oxidación de la glucosa y son tóxicos para el miocardio isquémico, algunos de estos efectos nocivos sobre el miocardio son: aumento de la presión arterial sistodiastólica y QT prolongado que revierten al controlar la glicemia, alteración de la perfusión (disminución de la circulación colateral, de la vasodilatación del endotelio y de la reperfusión espontánea con aumento del tamaño del infarto agudo de miocardio), eliminación del precondicionamiento y estimulación de apoptosis, activación de proteínas proinflamatorias (proteína C reactiva, factor de necrosis tisular α y la interleucina 6) y reducción de la respuesta inmune, activación de metaloproteinasas y la formación de especies reactivas de oxígeno, aumento de la concentración de ácidos grasos libres, incremento de la resistencia a la insulina e inadecuado metabolismo de la glucosa por parte del miocardio, lo que eleva el consumo de oxígeno y empeora la isquemia.(15,16)
También la hiperglicemia presenta efectos sobre el estado trombótico actuando sobre: Plaquetas: aumento de la adhesividad y agregabilidad plaquetaria por incremento de la actividad del tromboxano A2, de una mayor liberación del factor de crecimiento derivado de plaquetas y de un incremento de la expresión de los receptores IIb-IIIa por el fibrinógeno. Hipercoagulabilidad: la expresión de la antitrombina y la proteína C (bloqueadores de la coagulación) está reducida. Fibrinólisis: la apolipoproteína A, homóloga del plasminógeno, está elevada. Esta circunstancia facilita un estado competitivo entre ambas proteínas que disminuye la fibrinólisis, a lo que contribuye, además, un aumento del factor tisular activador del plasminógeno, lo que produce estrés oxidativo en la pared vascular y la consecuente disfunción endotelial.(16)
La CI se puede clasificar clínicamente en dos grandes grupos: Angina estable (AE) y el Síndrome Coronario Agudo (SCA) que a su vez se clasifican en SCA con elevación del segmento ST (SCACEST) en el ECG o sin elevación del ST (SCASEST).(7,8,17)
Esta clasificación no es meramente semántica, sino que separa tipos de enfermos con manejo terapéutico absolutamente diferente desde su llegada al Servicio de Urgencias (SU). La Angina estable no representa una situación de urgencia; aspecto que diferencia del SCA, el cual, representa una emergencia médica puesto que la mayoría de los pacientes sin tratamiento pueden evolucionar a un IAM sin onda Q y excepcionalmente a infarto transmural o con onda Q.(18)
Debemos tener presente que en ocasiones puede existir angina, e incluso daño miocárdico asociado, cuya etiología sea debido a un aumento de la demanda de O2 generado por causas como son la estenosis aórtica, la arritmia supraventricular rápida, la miocardiopatía hipertrófica. También puede darse un menor aporte de O2 en otras situaciones como en el caso de anemia.(18)
El SCA representa distintos estadios de un proceso fisiopatológico único: la isquemia miocárdica aguda. Dicha isquemia se produce generalmente secundaria a la aterosclerosis coronaria. Las lesiones ateroscleróticas en los seres humanos típicamente se forman a lo largo de años o décadas, tienen uno de los períodos de incubación más largos entre las enfermedades humanas. A pesar de la cronicidad de la aterosclerosis, las complicaciones trombóticas son las consecuencias clínicas más temidas de esta enfermedad pues ocurren de repente y con frecuencia sin previo aviso. Según el punto de vista tradicional, la estenosis progresiva estrecha progresivamente el lumen de una arteria coronaria aterosclerótica en una medida tal que un pequeño trombo de plaquetas podría ocluir el vaso por completo. Por lo tanto, un trombo oclusivo que complica una estenosis de alto grado detendría el flujo ocasionando un síndrome coronario agudo por infarto de miocardio con elevación del segmento ST. Los síndromes coronarios agudos sin elevación del segmento ST se derivarían de una obstrucción incompleta o transitoria del flujo en la arteria coronaria responsable en el sitio de la estenosis crítica.(7, 19)
En la mujer el diagnóstico clínico del SCA se basa en el interrogatorio de las pacientes, por la clásica descripción clínica de “dolor” o “angina” por insuficiencia coronaria (derivado del griego ankhein: ahogarse) que fue hecha por William Heberden en 1768, unido a la información del electrocardiograma y la determinación de marcadores de necrosis miocárdica. Estos últimos, muy importantes por la posibilidad de manifestaciones atípicas, como: disnea, palpitaciones y dolor epigástrico, sin malestar torácico opresivo acompañante.(15)
Los síntomas de la isquemia miocárdica incluyen típicamente dolor u opresión torácica, posiblemente junto con otros síntomas, entre los que se encuentran dolor opresivo que se irradia hacia el cuello, hombro, brazo, espalda o mandíbula; palpitaciones, disnea; quemazón cardíaca; náuseas; vómitos; dolor abdominal; diaforesis y mareo. La evidencia sugiere diferencias sexuales en la percepción del síntoma por las cuales las mujeres son «atípicas». Las mujeres también mostraban tasas de mortalidad hospitalaria más altas en comparación con los hombres. Los síntomas pueden ser a menudo inespecíficos o menos graves, y pueden incluir disnea, dolor o molestias en otras localizaciones del cuerpo, como el brazo derecho, el hombro, el centro de la espalda, la mandíbula o el epigastrio; indigestión; desmayos, mareos o síncope; fatiga, debilidad generalizada o palpitaciones.(8,20,21)
El estudio WISE confirmó una alta prevalencia de síntomas atípicos; síntomas más frecuentes, incluidos los de reposo; y síntomas más relacionados con el estrés. El por qué las mujeres se enferman menos, pero presentan más complicaciones que los hombres y mueren más comienza por la edad, puesto que en ellas la EAC comienza una década más tarde que en los hombres, otro hallazgo uniforme en los estudios acerca de las diferencias entre sexos en la evolución del infarto agudo del miocardio (IAM) es la muy superior proporción de mujeres con hipertensión arterial y con diabetes frente a la mayor proporción de hombres fumadores. Estas diferencias tienen implicaciones pronósticas debido a la influencia de los factores de riesgo sobre la incidencia de complicaciones y mortalidad del SCA.(22)
Según un reciente documento de la American Heart Association se pone de manifiesto que las mujeres que ingresan por un primer infarto agudo de miocardio con una edad mayor que la de los hombres, mueren más en el primer año tras el infarto (26 % en las mujeres frente al 19 % en los varones), que es especialmente mayor en el grupo de mujeres más joven, de 45 a 55 años. En parte se relaciona con que la mujer llega más tarde al hospital e inicialmente recibe terapias menos agresivas (menos terapias de reperfusión y cirugía de revascularización).(23)
Las mujeres desarrollan con mayor frecuencia que los hombres insuficiencia cardíaca y shock cardiogénico tras un IAM y parecen tener una mayor propensión a sufrir complicaciones mecánicas, particularmente rotura de la pared libre ventricular, por tanto, el incremento en la incidencia de estas complicaciones parece ser el mecanismo por el que las mujeres presentan una mayor mortalidad en la fase aguda del infarto y su causa es, principalmente, su mayor edad y la mayor prevalencia de factores de riesgo.(24)
La estratificación de riesgo en el síndrome coronario agudo (SCA) tiene varios objetivos: informar y aconsejar al paciente y a su familia sobre la enfermedad; identificar a los que presentan un riesgo elevado de muerte o de complicaciones cardiovasculares, que pueden mejorar su pronóstico con un tratamiento adecuado; de igual manera identificar a los que tienen un riesgo muy bajo y no requieren de estudios cruentos, de manera tal que se eviten los costos y riesgos innecesarios de estas técnicas, y planificar la rehabilitación cardíaca y la prevención secundaria tras el episodio agudo.(25,26)
Justificación del trabajo
La cardiopatía isquémica se encuentra entre las tres primeras causas de muerte en nuestro país. Es una enfermedad con alto costo social y económico que invalida al que la padece, tiempo que puede ir desde un mes hasta toda una vida. Es por ello, que una vez concluido este estudio, podamos demostrar la importancia que tiene la elevación de la glicemia en ayunas como factor pronóstico de peor evolución intrahospitalaria en pacientes femeninas con diagnóstico de síndrome coronario agudo. Ello podría aportar desde el punto de vista científico las bases para realizar nuevos y más amplios estudios sobre el tema que tiene repercusión social y económica para nuestro país, pues como antes fue expresado el tratamiento de la cardiopatía tiene un alto costo en general.
Planteamiento del Problema
A pesar de la organización de los servicios de salud y teniendo en cuenta la relación directa de cifras elevadas de glicemia en ayunas en pacientes femeninas con diagnóstico de Síndrome Coronario Agudo ingresadas en la unidad de cuidados intensivos coronarios hace plantear como Problema Científico que motiva este trabajo la siguiente interrogante: ¿Tendrá la glicemia en ayunas un valor pronóstico de la evolución clínica inmediata en pacientes femeninas no diabéticas con Síndrome Coronario Agudo en nuestro medio?
Objetivos
General
Evaluar el valor pronóstico de la glicemia en ayuna determinada en las primeras 24 horas de ingreso en mujeres con diagnóstico de SCA hospitalizadas en el servicio de coronario del HMC Dr. Carlos J. Finlay durante el periodo comprendido entre diciembre 2015 y diciembre 2017.
Específicos
1. Describir las características clínicas y sociodemográficas de la muestra estudiada.
2. Identificar la posible asociación entre los niveles basales de glicemia en ayunas y los resultados de la coronariografía en las pacientes a las que se les realizó el proceder.
3. Determinar la posible asociación entre los niveles basales de glicemia en ayuna y la evolución clínica intrahospitalaria de las pacientes.
Diseño metodológico
Clasificación de la investigación
Aspectos generales del estudio:
Se realizó un estudio observacional, descriptivo de corte transversal con el objetivo de evaluar el valor pronóstico de la glicemia en ayuna determinada en las primeras 24 horas de ingreso de mujeres con SCA hospitalizadas en el servicio de coronario del HM Carlos J. Finlay durante el periodo de diciembre 2015 hasta diciembre 2017.
Definición del universo de estudio y muestra:
Universo: Estuvo conformado por 250 pacientes del sexo femenino mayores de 20 años ingresadas con diagnóstico de síndrome coronario agudo.
Muestra: Estuvo representada por un total de 224 pacientes del sexo femenino mayores de 20 años no diabéticas, que cumplieran con los criterios de inclusión y exclusión:
Criterios de inclusión
1. Pacientes mayores de 20 años del sexo femenino ingresadas en el servicio coronario del Hospital HM Carlos J. Finlay.
2. Pacientes no diabéticas con diagnóstico de síndrome coronario (SCA)
3. Que estén de acuerdo en participar en la investigación y firmen el consentimiento informado.
Criterio de exclusión
1. No aceptación de participar en la investigación.
2. No realización de la glicemia basal en las primeras 24 horas.
Criterio de salida
1. Interrupción de la investigación por causas ajenas.
Operacionalización de las variables
La operacionalización de estas variables fue como sigue:
Edad: variable cuantitativa continua, Según fecha de nacimiento del carnet de identidad, expresada en años cumplidos, cuya escala estuvo representada de la siguiente forma:
20-29 años, 30-39 años
40-49 años, 50-59 años
60- 69años, 70-79 años
80 años y más.
Indicador: % de edades en los pacientes con diagnóstico de síndrome coronario (SCA)
Glicemia en ayuna: Cuantitativa continua. Medida y expresada en milimol por litro (Mmol/L) [valor normal: 4,2-6,11].
Indicador: % de valor normal de glicemia.
Antecedentes personales de cardiopatía isquémica: Cualitativa nominal.
Indicador. % de APP de cardiopatía isquémica referido.
Expresada en escala nominal (si o no).
Antecedentes familiares de cardiopatía isquémica: Cualitativa nominal. Expresada en escala nominal (si o no).
Indicador % según el APF de cardiopatía isquémica referido.
SCA: Cualitativa nominal. Expresada en escala nominal (SCACEST o SCASEST) (según elevación o no del segmento ST en el electrocardiograma al ingreso).
De la Coronariografía
Indicador: % según la severidad de la oclusión.
Tronco coronario izquierdo (TCI): Cuantitativa continua. Se determina la severidad de la oclusión expresada en porcentaje de reducción de la luz arterial.
Arteria coronaria descendente anterior (DA): Cuantitativa continua. Se determina la severidad de la oclusión expresada en porcentaje de reducción de la luz arterial.
Arteria coronaria derecha (CD): Cuantitativa continua. Se determina la severidad de la oclusión expresada en porcentaje de reducción de la luz arterial.
Arteria circunfleja (Cx): Cuantitativa continua. Se determina la severidad de la oclusión expresada en porcentaje de reducción de la luz arterial.
MÉTODO
Se realizó un estudio observacional descriptivo de corte transversal en el que se incluyeron en forma consecutiva a pacientes femeninas mayores de 20 años que ingresaron con diagnóstico de SCA con elevación del segmento ST (SCACEST) y sin elevación del segmento ST (SCASEST) desde diciembre del 2015 hasta diciembre del 2017. Al ingreso se analizaron los antecedentes, las características clínicas, de laboratorio y la coronariografía. La medición del valor basal de la glicemia en ayunas se realizó dentro de las 24 horas del ingreso.
Los pacientes se dividieron de acuerdo con el valor basal de la glicemia en dos grupos, un grupo control con glicemias < 6,11mmol/l (n=162) y un grupo estudio con glicemias (≥ 6,11 mmol/l (n=62), considerándose así un valor elevado a glicemias superiores a 6,11mmol/l y normal a valores inferiores a esta cifra. Los únicos criterios de exclusión fueron la imposibilidad de medir el valor de la glicemia basal en las primeras 24 horas del ingreso y la no aceptación de participar en la investigación por parte de las pacientes.
Nivel estadístico: Procesamiento estadístico.
Los datos obtenidos durante el interrogatorio y los resultados de los complementarios se vaciaron por el autor en el Modelo de Recolección de Datos. Los datos fundamentales vertidos en dicho modelo son: nombre y apellidos del paciente, número de historia clínica, número de carnet de identidad, edad, glicemia, antecedentes familiares de cardiopatía isquémica, antecedentes personales de cardiopatía isquémica, forma clínica de SCA por el que ingresa según comportamiento del segmento ST en el electrocardiograma al ingreso y resultado de la coronariografía.
Los datos antes recolectados se pasaron a una base de datos confeccionada en una hoja de cálculo de Microsoft Office Excel y de la que se tuvieron dos salvas en soportes magnéticos externos que se actualizaron cada vez que se agregaron nuevos datos a las mismas. Las salvas en soporte magnético se guardaron en lugares distintos por el investigador principal y el tutor. Los modelos donde se recoge la información se guardaron hasta la entrega del informe final por el investigador principal.
La información se procesó haciendo uso de herramientas informáticas, utilizándose fundamentalmente los sistemas Word y Excel de la Microsoft Office 2010. El sistema Word se utilizó para la confección del Informe Final y el sistema Excel para la base de datos, cálculos estadísticos. También se utilizaron los softwares estadísticos SPSS en su versión 17.0 y el Sistema Estadístico Medcalc, para el hallazgo de los valores p y comprobar la asociación entre variables categóricas se utilizó la prueba Ji Cuadrado (Chi cuadrado) o la exacta de Fisher según correspondiera. Las comparaciones entre los grupos VPM alto y bajo se realizaron mediante la prueba t de Student o la de Mann-Whitney para las variables continuas con distribución normal o no, respectivamente. Se consideraron significativas las diferencias encontradas con una probabilidad de error 5 % (p < 0,05), fijando un valor de α=0,05 atendiendo a la incidencia de los factores externos que repercuten en el comportamiento de las variables objeto de estudio.
Limitaciones del estudio
No a todos los pacientes que ingresan con SCA se les realizó coronariografía pues en algunos casos no tenían indicado este proceder invasivo lo que no permitió correlacionar todos los resultados de la misma con los factores de riesgo coronario clínicos y de laboratorio.
Aspectos bioéticos
El protocolo fue evaluado y aprobado por el Comité de Ética institucional. El estudio se realizó con los datos obtenidos por el interrogatorio de los pacientes que conformaron la muestra, así como por los resultados de complementarios realizados durante el ingreso. Aquellos pacientes a los que se les realizó coronariografía firmaron la planilla de consentimiento informado antes de realizarse el proceder cumpliendo con lo establecido en el protocolo del servicio de hemodinámica del HMC Carlos J Finlay.
RESULTADOS Y DISCUSIÓN
Características generales del estudio
El estudio realizado incluyó solamente las mujeres no diabéticas ingresadas y tratadas en el Servicio de Coronario del Hospital Militar Central Carlos J. Finlay entre diciembre del 2015 y diciembre del 2017. Se formaron dos grupos de pacientes para comparar entre sí y hallar los resultados. Pacientes con alto valores de glucosa en ayunas (≥ 6,11 mmol/L) en las primeras 24 horas de ingreso (grupo de estudio) y pacientes con glicemias normales, entre 4,2 y <6,11 mmol/L (grupo control).
|
Tabla 1. Pacientes por grupos de estudio según valor de glicemia en ayunas en las primeras 24 horas de ingreso |
|||
|
Glicemia |
Grupo de estudio ≥6,11 mmol/L |
Grupo control 4,2 - <6,11 mmol/L |
Prueba t |
|
Promedio ± DE. |
7,87 ± 1,91 |
4,98 ± 0,76 |
t = 9,187; p< 0,000001;DES |
|
Mediana |
7,31 |
5,03 |
|
|
Mínimo |
6,11 |
0,91 |
|
|
Máximo |
15,10 |
6,08 |
|
|
Nota: DES: Diferencia estadísticamente significativa, DNES: Diferencia NO estadísticamente significativa |
|||
El valor promedio de la glicemia en ayunas en las primeras 24 horas de ingreso es mucho mayor en el grupo de estudio resultando significativa, (p < 0,000001). También resultó mayor el valor de la mediana y el mínimo y el máximo en el grupo de estudio como era de esperar. Un estudio holandés reportó que la concentración de glucosa, al ingresarse a un enfermo, por encima de 11,1 mmol/L, en personas no conocidas como diabéticos, se asoció con una mortalidad similar a la de pacientes con diabetes después de un IMA, por lo que podría utilizarse este parámetro para identificar a sujetos con alto riesgo de mortalidad intrahospitalaria.
Otro estudio el GRACE demostró una relación continua entre el aumento de la glicemia de ayuno con la mortalidad intrahospitalaria y a los seis meses después de un evento coronario, con un poder como marcador de riesgo más potente la glicemia en el momento del ingreso hospitalario independientemente de que los pacientes sean diabéticos o no.(14)
En relación a la probabilidad de que la hiperglicemia constituya un factor de riesgo independiente para las consecuencias clínicas del proceso de aterosclerosis, varios autores han reportado una asociación significativa en estudios previos que la hiperglucemia está asociada con la expansión del volumen del infarto. Varios estudios pautan diferentes valores elevados de glicemia para guía en el tratamiento de la misma durante el curso de un evento coronario agudo, pero lo cierto es que todos coinciden en que mientras más elevados los valores de glicemia más probabilidad de daños cardiovasculares y complicaciones a corto y mediano plazo.(27)
|
Tabla 2. Análisis de las variables demográficas por grupos de estudio |
|||
|
Características |
Grupo Control glicemia<6,11mmol/l (%) n=162 |
Grupo Estudio glicemia>6,11mmol/l (%) n=62 |
P |
|
Edad (M + DE) |
64,9 +13,1 |
66,5+ 11,5 |
P = 0,39 |
|
Tabaquismo |
67,9 |
46,8 |
P < 0,007 |
|
HTA |
91,4 |
80,6 |
P < 0,005 |
|
IMA Previo |
11,7 |
6,4 |
P < 0,036 |
|
ICP realizada |
31 |
6 |
P <0,70 |
|
Reinfarto |
11,2 |
20,3 |
P <0,045 |
|
Dislipidemia |
11,1 |
11,3 |
P = 0,85 |
Las comparaciones entre los grupos con niveles de glicemia normal y alto se realizaron mediante la prueba t de Student o la de Mann-Whitney para las variables continuas con distribución normal o no, respectivamente. En las variables categóricas se utilizaron la prueba de Ji (Chi) cuadrado o la exacta de Fisher según correspondiera. Se consideró significativa una p < 0,05 ya que se sitúa un nivel de significación del 5 % (α=0,05).
La edad promedio del grupo control fue de 64,9 +13,1 mientras que en el grupo de estudio fue de 66,5+ 11,5 como se observa no hay diferencias significativas entre ambos grupos en cuanto a edad promedio. En ambos grupos se realizó un análisis de las variables demográficas resultando el tabaquismo 67,9 % en el grupo de control y 46,8 % en el grupo de estudio con un valor de probabilidad (P < 0,007) o sea menor que el nivel de significación del 5 % situado para el desarrollo del trabajo, lo que lo convierte en un factor de riesgo que es significativo para la ocurrencia de SCA en los pacientes sobre los que incide el mismo, los otros factores analizados fueron la HTA, con valores de 91,4 % en el grupo de estudio y 80,6 % en el grupo de control, con un valor de probabilidad (P < 0,005), otra variable analizada fue el IMA Previo con 11,7 % en el grupo de estudio y 6,4 % en el grupo de control, su valor de probabilidad (P<0,036) y el reinfarto con 11,2 % para el grupo control y 20,3 % para el grupo de estudio con un valor de significación de P <0,045, menor que el valor del nivel de significación que se sitúa en 0,05 y la ICP realizada con 31 en el grupo de estudio y 5 en el grupo de control y un valor de probabilidad (P=0,70),por lo que no resulta significativa, esto se debe a que este estudio no presentó indicaciones en todas las pacientes ingresadas con diagnóstico de SCA por las variantes clínicas presentadas, no hubo diferencias entre las variables tabaquismo, HTA, IMA Previo, realizada con respecto a su significación ya que se convierten en factores de riesgo significativos directos para la ocurrencia de SCA , no ocurre lo mismo con la Dislipidemia, sus valores de 11,1 % en el grupo de control y 11,3 % en el grupo de estudio con una valor de probabilidad (P=0,85) no resultando significativo para nuestro estudio.
Los resultados obtenidos en esta investigación demuestran al igual que la literatura consultada la importancia de modificar los factores de riesgo que lo permitan y el cambio en el estilo de vida para así disminuir su incidencia sobre la agudización de la EAC. (9)
|
Tabla 3. Diagnósticos al ingreso |
|||
|
Diagnóstico al ingreso |
Grupo Control % |
Grupo Estudio % |
P |
|
SCACEST |
21,6 |
38,7 |
P< 0,02 |
|
Angina Inestable |
78,4 |
59,7 |
P<0,009 |
|
IMA no Q |
21,6 |
40,3 |
P<0,009 |
Se evaluaron ambos grupos, Grupo Control y Grupo Estudio, teniendo como diagnósticos al ingreso SCACEST (Síndrome coronario agudo con elevación del ST), (P< 0,02), SCASEST (Síndrome coronario agudo sin elevación del ST) Angina Inestable (P<0,009) e IMA no Q, (P<0,009) en todos los casos los diagnósticos fueron significativos pues sus valores de probabilidad (Pα) fueron menores que el nivel de significación situado (α=0,05).
|
Tabla 4. Pacientes por grupos de estudio según complicaciones durante el ingreso |
|||||||
|
Complicaciones Durante el ingreso |
Total |
Grupo Control (162) |
Grupo Estudio (62) |
P |
|||
|
n |
% |
n |
% |
n |
% |
||
|
Muertes |
15 |
24,1 |
- |
- |
15 |
24,1 |
P= 0,003 |
|
ICC |
12 |
16,3 |
3 |
1,8 |
9 |
14,5 |
P=0,04 |
|
Arritmias |
22 |
31,1 |
4 |
2,1 |
18 |
29 |
P=0,002 |
|
Sangramientos |
14 |
16,6 |
6 |
3,7 |
8 |
12,9 |
P=0,10 |
|
Reinfartos |
11 |
15,7 |
2 |
1,2 |
9 |
14,5 |
P= 0,03 |
En la tabla 4 se evalúan un grupo estudio y un grupo control mediante las complicaciones durante el ingreso, en un primer caso se evalúa la muerte la cual es estadísticamente significativa pues sus valor de probabilidad (P=0,003) fue menor que el nivel de significación situado (α=0,05), pudiendo observar que todas las fallecidas presentaron cifras de glicemias elevadas al ingreso, demostrando así el mal pronóstico evolutivo de las mismas(28) el resto de los factores que se evalúan son: ICC, las arritmias y los reinfartos donde también sus valores de probabilidad (P˂α) fueron menores que el nivel de significación situado, obteniendo los siguientes resultados: ICC (P=0,04), arritmias (P=0,002) y reinfartos (P= 0,03), solo en el caso de los sangramientos no resulto estadísticamente significativa pues el valor de (P>α) resultando mayor que el nivel de significación situado (α=0,05), esto se debe a la subvaloración diagnostica realizada en las mujeres con EAC por la atipicidad que frecuentemente presentan en su cuadro clínico y por tanto la no incorporación del tratamiento de reperfusión farmacológico o mediante ICP.
En respuesta al estrés durante un SCA se produce un aumento de catecolaminas, cortisol y glucagón, disminuyendo tanto la secreción de insulina como la sensibilidad en los receptores periféricos. Varios estudios muestran que la consecuencia metabólica principal es un estímulo de la glucogenolisis, gluconeogénesis y síntesis de ácidos grasos. Estos inhiben la oxidación de la glucosa y son tóxicos para el miocardio isquémico, lo que resulta en mayor daño de la membrana celular, arritmias y depresión de la contractilidad, que podrían explicar el incremento de la mortalidad asociada a la hiperglicemia.(29,30,31)
En el estudio realizado por Goyal se indica que el riesgo de muerte a 30 días fue mayor en pacientes con hiperglicemia, esto dado por cambios en el metabolismo energético del miocardio lo cual predispone a la elevación de ácidos grasos libres disminuyendo la utilización de glucosa por el miocardio y llevando a deshidratación y depleción de volumen y falla cardiaca. En su estudio se observó que la hiperglicemia se relacionaba con la escala de severidad de Killip y Kimball, de tal modo que en la clase II, III y IV correspondiendo al 15,7 % de los casos se encontró hiperglicemia en pacientes no diabéticos.(32)
Como podemos observar nuestro trabajo concuerda con la literatura y los demás estudios citados en que los valores de glicemia elevados tienen un gran peso como valor pronóstico de complicaciones intrahospitalarias en las pacientes no diabéticas con diagnóstico de SCA.
En la investigación se encontró que los niveles de glicemia se puede considerar como un predictor para el comportamiento de las variables arritmias, insuficiencia cardíaca, sangramiento y reinfarto en una población de 62 pacientes femeninas no diabéticas con niveles de glicemia elevadas y diagnóstico al ingreso de SCA consideradas en el grupo estudio, con respecto a las 162 pacientes femeninas no diabéticas con niveles de glicemia normales e igual diagnóstico al ingreso pertenecientes al grupo control.
En el estudio realizado se observó que niveles elevados de glicemia en mujeres con enfermedades coronarias se asociaba con mayor proporción en pacientes que murieron, que presentaron arritmias, insuficiencia cardíaca, sangramiento y reinfarto en relación a las mujeres que presentaron niveles normales de glicemia.
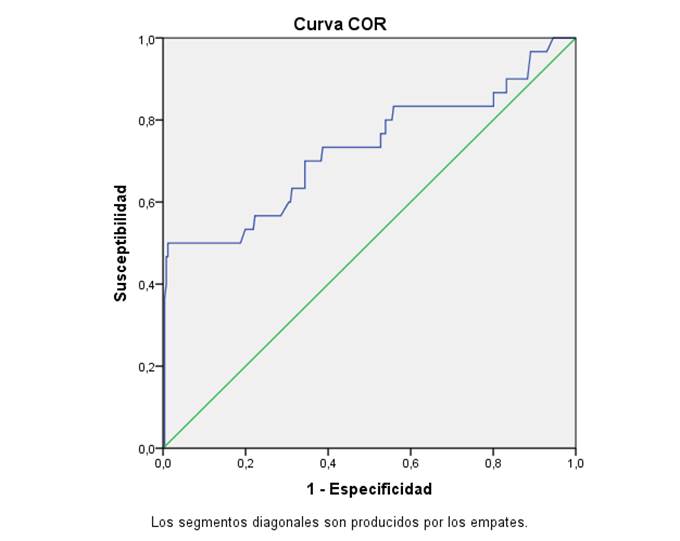
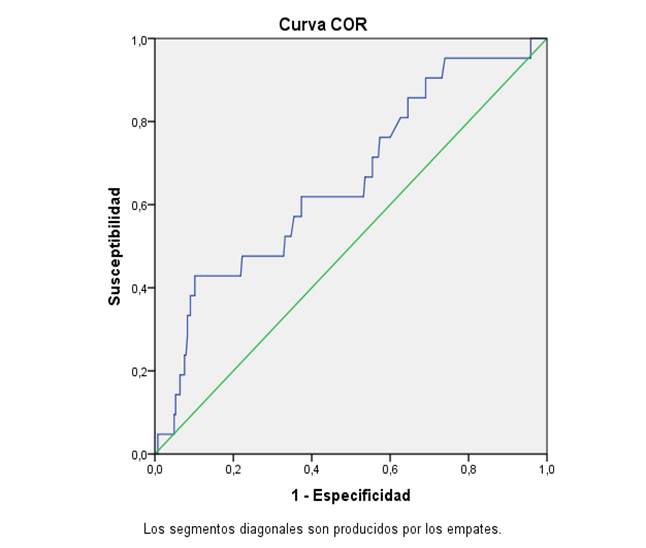
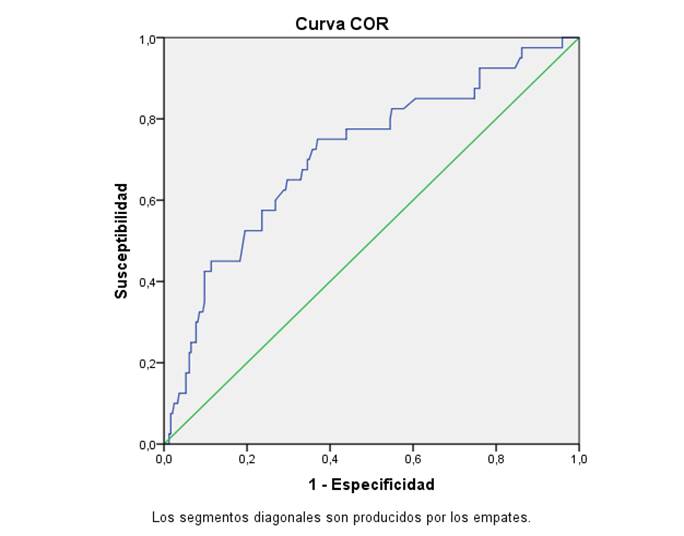
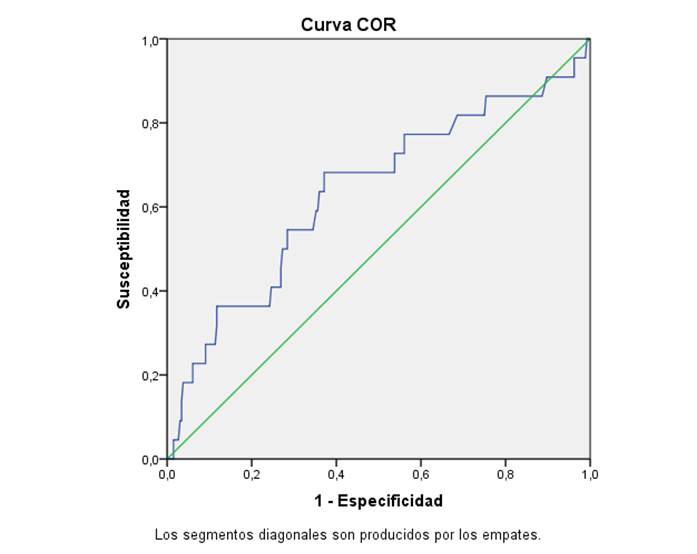
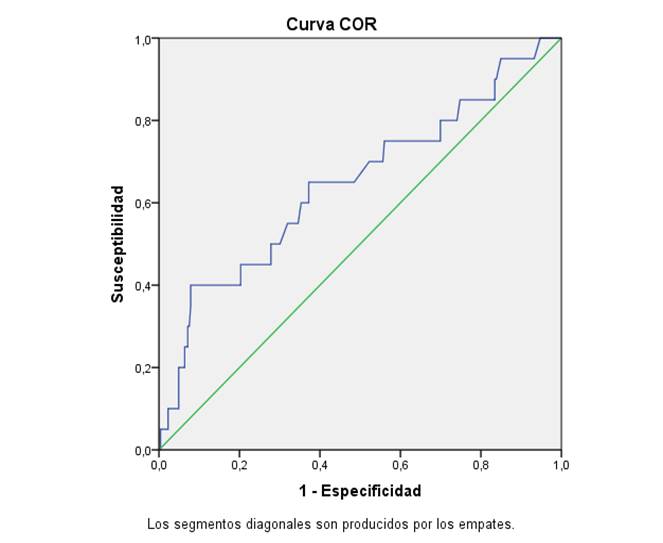
En este trabajo se ha utilizado el análisis de la curva ROC(33) (ver anexos 1-5) para establecer el punto de corte para clasificar a la población de mujeres con enfermedades coronarias con niveles altos de glicemia, definiendo un valor de Glicemia>6,11mmol/l.
El perfil predictor de la glicemia para mujeres con enfermedades coronarias en dicho trabajo según las curvas de ROC, ha sido:
· 0,889 y su intervalo de confianza del 95 % (IC 95 %) 0,77-0,94 para la variable muerte, p=0,00.
· 0,813 y su intervalo de confianza del 95 % (IC 95 %) 0,79-0,95 para la variable arritmia, p=0,00.
· O,868 y su intervalo de confianza del 95 % (IC 95 %) 0,753-0,935 para la variable ICC, p=0,016.
· 0,786 y su intervalo de confianza del 95 % (IC 95 %) 0,722-0,897 para la variable sangramiento, p=0,034.
· 0,845 y su intervalo de confianza del 95 % (IC 95 %) 0,745-0,916 para la variable reinfarto, p=0,028.
CONCLUSIONES
Los antecedentes patológicos personales como el hábito de fumar, la HTA y con diagnósticos al ingreso de Angina inestable e IMA presentaron una diferencia estadística significativa, influyendo directamente y de forma negativa sobre el pronóstico evolutivo de las mujeres con síndrome coronario agudo hospitalizadas en el servicio coronario del HM Carlos J. Finlay durante el período de diciembre 2015 a diciembre 2017.
Entre nuestros grupos no hay diferencias estadísticas significativas en cuanto a resultados de coronariografía ya que no a todas las pacientes que ingresaron con el diagnóstico de SCA se les pudo realizar este estudio.
La muerte como complicación sólo estuvo presente en el grupo con valores elevados de la glicemia al ingreso, demostrándose así que la hiperglicemia al ingreso tiene valor pronóstico en la evolución tórpida inmediata en mujeres no diabéticas con síndrome coronario agudo.
RECOMENDACIONES
Ampliar y profundizar en el tema en una población mayor que nos permita establecer rangos de seguridad de glicemias al ingreso que se relacionen con evolución clínica favorable de las pacientes con síndrome coronario agudo tanto durante el tiempo de hospitalización como en el seguimiento en los años de las mismas. Ello nos permitirá trazar estrategias científicas de trabajo en el campo de la prevención primaria y secundaria en los pacientes con afecciones cardiovasculares y en especial a las que tienen coronariopatía. Además hacer extensivo el estudio a hombres en igual situación de salud.
REFERENCIAS BIBLIOGRÁFICAS
1. Espinosa Brito A, Ordóñez García PO. Necesidad de integración de salubristas, epidemiólogos y clínicos en la atención de pacientes con enfermedades crónicas. [en línea]. 2010 [Citado 2015 Sep. 20]; 36(3). Disponible en: http://www.bvs.sld.cu/revistas/spu/vol_36_03_10/spu11310.htm
2. American Diabetes Association. Diagnosis and classification of diabetes mellitus. Diabetes Care. [en línea]. 2010 [citado 2015 sep. 20]; 32(suppl 1): [Aprox.5p.]. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2613584/
3. World Health Organization. World Health Report 1997: Conquering, Suffering, Enriching Humanity. Geneva. WHO; 1997.
4. Lanas F, Avezum A, Bautista LE, Díaz R, Luna M, Islam S, et al. Risk Factors for Acute Myocardial Infarction in Latin America. Circulation. 2010; 115: 1067-107.
5. Ramírez Rodríguez M., Debs Pérez G. El problema de la Cardiopatía Isquémica en Cuba. RESUMED. 2001; 14(4):160-1.
6. MINSAP. Anuario Estadístico 2010. Dirección Nacional de Estadística, Cuba; 2010: 26-78.
7. Braunwald E. Braunwald Tratado de cardiología. Texto de medicina cardiovascular.10ma ed. España: Elsevier; 2016. p.1- 20.
8. Delcán Domínguez JL, García García J, Moreno Gómez R, Vegazo García O, Pérez David E, Serrano Sánchez JA. Cardiopatía Isquémica. Servicio de Cardiología. HOSPITAL GENERAL UNIVERSITARIO. GREGORIO MARAÑÓN. MADRID; 1999.
9. Martínez-Gómeza D, Eisenmannc JC, Gómez-Martíneza S, Vesesa A, Marcosa A, Veiga OL. Sedentarismo, adiposidad y factores de riesgo cardiovascular. Rev Esp Cardiol. 2010; 63(3):277-85.
10. Lanas F, Avezum A, Bautista LE, Díaz R, Luna M, Islam S, et al. Risk Factors for Acute Myocardial Infarction in Latin America. Circulation. 2010; 115: 1067-107.
11. Arikanoglu A, Yucel Y, Acar A, Cevik MU, Akil E, Varol S. The relationship of the mean platelet volume and C-reactive protein levels with mortality in ischemic stroke patients. Eur Rev Med Pharmacol Sci. 2013; 17:1774-7.
12. Kannel WB, McGee DL. Diabetes and cardiovascular risk factor: the Framingham study. Circulation. 1979; 59:8-13.
13. American Diabetes Association. Standards of Medical Care in Diabetes. The journal of clinical and applied research and education. [en línea] January 2016 [citado 2017 sep. 20]; 39(Suppl1): [120p.]. Disponible en: http://www.healthmonix.com/ADAWebcastSOC2016/common/files/2016SofC.pdf
14. Abu-Assi E, García-Acuña JM, Peña-Gil C, González-Juanatey JR. Validation of the GRACE risk score for predicting death within 6 months of follow-up in a contemporary cohort of patients with acute coronary syndrome. Rev Esp Cardiol 2010; 63:640-8.
15. Fácila Rubio L. Importancia del control de la glucemia durante el síndrome coronario agudo. Servicio de Cardiología. Consorcio Hospital General de Valencia; 2014. p.1 -2.
16. Monteiro S, Monteiro P, Gonçalves F, Freitas M, Providência L. Hyperglycaemia at admission in acute coronary syndrome patients: prognostic value in diabetics and non-diabetics. Eur J Cardio-vasc Prev Rehabil. 2010; 17(2):155-9.
17. Munarriz A, Almansa I, Martínez Basterra J, Uribe-Echeberría. Síndrome Coronario Agudo. En: García Mouriz MA, Fernández B, editores. Libro electrónico de temas de urgencia; 2013.
18. Solla I, Bermbibre L, Freire J. Actualización de “ABCDE en Urgencias Extrahospitalarias” Manejo del Síndrome coronario agudo en Urgencias de Atención Primaria. Atención Primaria. 2011; (18): 49-55.
19. Gelpi RJ, Donato M. Fisiopatología cardiovascular. Editorial corpus; 2010.p. 49-50.
20. Olivera Peña L. Síndrome coronario agudo en la Mujer. Diferencias de Género. Granada: Editorial: Universidad de Granada; 2011.
21. Sancho Cantus D, Solano Ruiz MC. La cardiopatía isquémica en la mujer. Rev. Latino-Am. Enfermagem. [en línea] sep.-oct. 2011 [citado 2017 sep. 20]; 19(5):[8 p]. Disponible en: http://www.scielo.br/pdf/rlae/v19n6/es_25.pdf
22. McSweeney J, Cody M, Crane P. Do you Know them when you see them? Women’s prodromal and acute symptoms of myocardical infraction. J Cardiovasc Nurs. 2011;15(3):26-38.
23. Sancho Cantus D, Romero Sánchez J, Pastor Montero S, Martínez Sabater A, Sánchez Esteban B. Atención integral a la mujer con cardiopatía isquémica tras el alta hospitalaria. Biblioteca Lascasas. 2010; 6(2).
24. Alfonso F, Bermejo J, Segovia J. Enfermedades cardiovasculares en la mujer: ¿por qué ahora? Rev Esp Cardiol. 2012; 59(3):259-63.
25. Ibanez B, James S, Agew S, Antunes MJ, Bucciarelli-Ducci C. Bueno Guía ESC 2017 sobre el tratamiento del infarto agudo de miocardio en pacientes con elevación del segmento ST. Rev Esp Cardiol. [en línea] 2017 [citado 2017 sep. 20]; 70: [6p.].
26. Roffi M, Patrono C, Collet JP, Mueller C, Valgimigli M. Andreotti Guía ESC 2015 sobre el tratamiento de los síndromes coronarios agudos en pacientes sin elevación persistente del segmento ST. Rev Esp Cardiol. 2015; 68:1061-7.
27. Garadah TS, Kassab S, Al-Shboul QM, Alawadi A. The threshold of admission glycemia as a predictor of adverse events in diabetic and non-diabetic patients with acute coronary syndrome. Clin Med Cardiol. 2009; 3:29-36.
28. Angeli F, Verdecchia P, Karthikeyan G, Mazzotta G, Del Pinto M, Repaci S, et al. New-onset hyperglycemia and acute coronary syndrome: a systematic overview and metaanalysis. Curr Diabetes Rev. 2010;6(2):102-10.
29. Garadah TS, Kassab S, Al-Shboul QM, Alawadi A. The threshold of admission glycemia as a predictor of adverse events in diabetic and non-diabetic patients with acute coronary syndrome. Clin Med Cardiol. 2009; 3:29-36.
30. Rocha S, Nabais S, Magalhães S, Salgado A, Azevedo P, Marques J, et al. Admission glycemia: a predictor of death after acute coronary syndrome in nondiabetic patients? Rev Port Cardiol. 2010; 26(12):1367-77.
31. Vivas D, García-Rubira JC, González-Ferrer JJ, Núñez-Gil I, Prado N, Fernández-Ortiz A, et al. Valor pronóstico de la primera glucemia en ayunas en comparación con la glucemia al ingreso en pacientes con síndrome coronario agudo. Rev Esp Cardiol. 2010; 61(5):458-64.
32. Goyal A, Mahaffey K, Garg J, Nicolau J, Hochman J, Weaver et al; Prognostic significance of the change in glucose level in the fist 24 h after acute myocardial infarction: results from the Cardinal study; European Heart Journal. 2006; 27: 1289- 12 97
33. Cerda J, Cifuentes L. Uso de tests diagnósticos en la práctica clínica (Parte 1 y 2). Análisis de las propiedades de un test diagnóstico. Rev Chil Infectol 2010.
FINANCIACIÓN
Ninguna.
CONFLICTO DE INTERÉS
Ninguno.
CONTRIBUCIÓN DE AUTORÍA
Conceptualización: Diego Rafael Miló González, Liz Odelnis Cruz Rodríguez, Emilio Luis Morales Jiménez.
Curación de datos: Diego Rafael Miló González, Liz Odelnis Cruz Rodríguez, Emilio Luis Morales Jiménez.
Análisis formal: Diego Rafael Miló González, Liz Odelnis Cruz Rodríguez, Emilio Luis Morales Jiménez.
Redacción – borrador original: Diego Rafael Miló González, Liz Odelnis Cruz Rodríguez, Emilio Luis Morales Jiménez.
Redacción – revisión y edición: Diego Rafael Miló González, Liz Odelnis Cruz Rodríguez, Emilio Luis Morales Jiménez.
ANEXOS
Anexo 1. Variable: Muerte
Anexo 2. Variable: Insuficiencia Cardíaca.
Anexo 3. Variable: Arritmias
Anexo 4. Variable: Sangramiento
Anexo 5. Variable: Reinfarto
Anexo 6.
Modelo de recolección de datos
Nombre y apellidos:…………………………………………………………………
HC:….............CI:…...................................
Edad (años):……
APF de CI: sí………no……….
APP de CI: sí………no……..
Glicemia ayuna, primeras 24 horas (mmol/l):…………..
SCACEST:…............ SCASEST:……………..
Coronariografía (vaso lesionado, segmento y porciento de obstrucción):
ACSLAS:………………. Lesión no significativa:………………..
Enfermedad de 1 vaso:…………
Enfermedad de 2 vasos:…………………
Multivaso:………………………………………………………………..
Anexo 7.
Laboratorio de Hemodinamia del HMC CJ. Finlay
Consentimiento Informado
Yo……………………………………………………………………….
Mayor de edad, en plenitud de mis facultades mentales, conocedor del alto nivel científico del centro donde me encuentro, así como de las cualidades humanas y profesionales de las personas que se ocupan de mi atención médica, luego de recibir las explicaciones acerca de los procedimientos a los que en el curso de la investigación científica me someteré, pero con el objetivo principal de restablecer mi salud y la de otros enfermos, autorizo al equipo médico a cargo, a ser incluido en dicha investigación a sabiendas de los riesgos potenciales que pudiera entrañar y de la posibilidad de retirarme de la misma cuando lo desee sin detrimento de la atención médica posterior, exonerándolo de cualquier resultado indeseable en el que no se demuestre mala fe. Autorizo además a que los datos obtenidos en el transcurso del proceso investigativo sean publicados en revistas médicas y presentados en eventos científicos.
Y para que así conste firmo a los…… días del mes de………del…………
_____________ ______________
Paciente Vto. Bno.