doi: 10.56294/hl2023151
REVISIÓN
Impact of Sugary Drugs on Children’s Oral Health
Impacto de los Medicamentos Azucarados en la Salud Bucal Infantil
Eva Yolanda Velásquez1
1Universidad Abierta Interamericana, Facultad de Medicina y Ciencias de la Salud, Carrera de Odontología. Buenos Aires, Argentina.
Citar como: Velásquez EY. Impact of Sugary Drugs on Children’s Oral Health. Health Leadership and Quality of Life. 2023; 2:151. https://doi.org/10.56294/hl2023151
Enviado: 05-04-2023 Revisado: 20-06-2023 Aceptado: 01-10-2023 Publicado: 02-10-2023
Editor: PhD.
Prof. Neela Satheesh ![]()
ABSTRACT
Dental caries was described for decades as a transmissible infectious disease caused by microorganisms such as Streptococcus mutans. However, recent research has classified it as a non-communicable and controllable disease, related to risk factors similar to other chronic diseases. This paradigm shift has led to the prioritisation of management strategies that seek to balance the oral biofilm and minimise the effects of external factors such as excessive sugar consumption. Frequent consumption of liquid sweetened paediatric medicines was identified as a significant risk factor. These products contain sweeteners such as sucrose, which increases the acidogenic activity of the oral microbiome, lowering pH and promoting demineralisation of tooth enamel. In addition, prolonged use of these medicines aggravates problems such as xerostomia, reducing the buffering capacity of saliva. Studies have pointed out that ignorance about the impact of sugar-sweetened medicines is common among paediatricians and caregivers. Although sugar-free alternatives exist, their use is limited. Public policies regulating sugar content in medicines, together with oral hygiene education campaigns, are essential to mitigate the associated risks. Finally, the need for a comprehensive approach that includes collaboration between paediatricians and dentists to prevent dental caries and improve children’s quality of life was highlighted.
Keywords: Dental Caries; Oral Biofilm; Oral Health; Prevention; Sugary Drugs; Dental Caries; Oral Biofilm; Prevention.
RESUMEN
La caries dental fue descrita durante décadas como una enfermedad infecciosa transmisible causada por microorganismos como Streptococcus mutans. Sin embargo, investigaciones recientes la han clasificado como una enfermedad no transmisible y controlable, relacionada con factores de riesgo similares a otras enfermedades crónicas. Este cambio paradigmático ha llevado a priorizar estrategias de manejo que buscan equilibrar la biopelícula oral y minimizar los efectos de factores externos como el consumo excesivo de azúcares. El consumo frecuente de medicamentos pediátricos líquidos azucarados se identificó como un factor de riesgo significativo. Estos productos contienen edulcorantes como la sacarosa, que aumenta la actividad acidogénica del microbioma oral, disminuyendo el pH y promoviendo la desmineralización del esmalte dental. Además, el uso prolongado de estos medicamentos agrava problemas como la xerostomía, reduciendo la capacidad tamponadora de la saliva. Estudios señalaron que el desconocimiento sobre el impacto de los medicamentos azucarados es común entre pediatras y cuidadores. Aunque existen alternativas libres de azúcar, su uso es limitado. Las políticas públicas que regulen el contenido de azúcar en medicamentos, junto con campañas de educación sobre higiene oral, son esenciales para mitigar los riesgos asociados. Finalmente, se destacó la necesidad de un enfoque integral que incluya la colaboración entre pediatras y odontólogos para prevenir la caries dental y mejorar la calidad de vida infantil.
Palabras clave: Caries Dental; Medicamentos Azucarados; Biopelícula Oral; Salud Bucal; Prevención.
INTRODUCCIÓN
La Organización Mundial de la Salud (OMS) define la caries dental como un proceso localizado de origen multifactorial que se inicia después de la erupción dentaría, determinando el reblandecimiento del tejido duro del diente y que evoluciona hasta la formación de una cavidad.(1,2,3)
Durante muchas décadas, la caries dental se describió como una enfermedad infecciosa transmisible. Sin embargo, surge un nuevo paradigma de caries dental como una ENFERMEDAD NO TRANSMISIBLE. La CARIES comparte factores de riesgo similares con otras enfermedades crónicas/sistémicas, lo que brinda oportunidades para desarrollar estrategias de prevención comunes y promover la equidad en SALUD. Entonces la CARIES DENTAL ES CONTROLABLE, esto permitirá que la caries se integre en las estrategias de promoción, prevención y tratamiento de la salud bucal, y en las políticas generales sobre enfermedades no transmisibles.(3,4,5,6,7,8)
Los cariólogos recomiendan no utilizar el término “lesión infectada”, sino decir “lesión contaminada” pues “el término infectada lleva a la idea de la caries dental como una enfermedad contagiosa transmisible de una persona a otra.(9)
La enfermedad caries dental está considerada como un problema de salud pública nacional, esto se puede deber a las deficiencias en la elaboración, ejecución, implementación, vigilia y control de procedimientos preventivos eficaces promocionales en salud bucal, particularmente en sectores vulnerables. La salud oral es esencial para el bienestar general de los niños así como su desarrollo y crecimiento.(10)
DESARROLLO
Durante muchas décadas, la caries dental se describió como una ENFERMEDAD INFECCIOSA TRANSMISIBLE causada por un microorganismo patógeno el S. Mutans fue denominado el “archicriminal”. Se creía que estas bacterias eran agentes infecciosos y que los bebes adquirían estos patógenos de sus madres solo después de la erupción de los dientes primarios. En consecuencia, se sugirieron estrategias clínicas para prevenir o retrasar la transmisión de estos organismos, juntos con intentos de suprimir o incluso matar los S. Mutans en la cavidad bucal con vacunas y sustancias antibacterianas tópicas. Sin embargo, el paradigma de la caries dental de “un patógeno, una enfermedad” ha sido reemplazado ahora por un concepto holístico de una comunidad microbiana como entidad de patogenicidad.(11,12,13)
La caries dental es una ENFERMEDAD NO TRASMISIBLE CONTROLABLE comparte factores de riesgo similares con otras enfermedades crónicas /sistémicas y por lo tanto, la prevención y el manejo deben basarse en un modelo similar de manejo de enfermedades crónicas.(14,15,16,17)
La prevención y el tratamiento de la caries ahora consisten en controlar los factores de riesgo para mantener la ecología equilibrada de la biopelicula intraoral que proteja contra un pH bajo continuo provocado por el consumo frecuente de azúcares. Por tanto, el control de la caries ya no consiste en intentar erradicar ningún microorganismo específico. El consumo de azúcar es el factor más importante, que lleva a un desequilibrio del microbioma oral.(18,19,20)
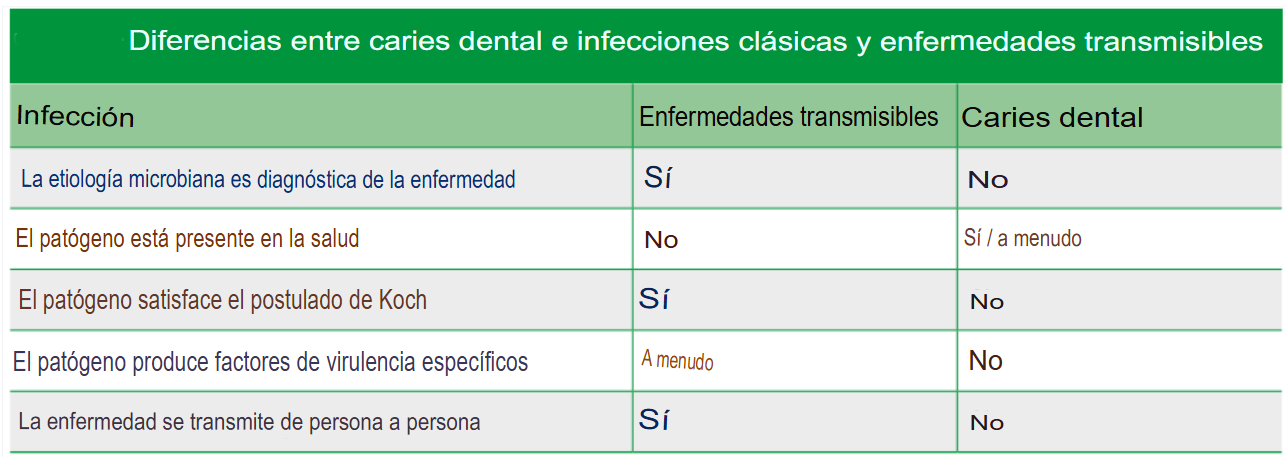
Figura 1. Diferencia entre caries /infección/enfermedad transmisible
Fuente: Nigel B Pitts at 2021.
La Organización Mundial de la Salud (OMS) publico posteriormente el plan de acción global de la OMS para la prevención y el control de enfermedades no transmisibles (ENT) 2013-2020. Incluía como objetivos: 1) reducir los factores de riesgos modificables de las ENT y los determinantes sociales subyacentes mediante la creación de entornos que promuevan la salud. 2) Sistemas de salud y cobertura sanitaria universal: fortalecer y orientar los sistemas de salud para abordar la prevención y el control de las ENT y los determinantes sociales a través de una atención primaria de salud. Además, la resolución de la OMS hace hincapié en una odontología respetuosa con el medio ambiente y menos invasiva.(21,22,23,24)
En varios países desarrollados ya se han implementado políticas de salud pública que limitan el contenido de azúcar en los medicamentos líquidos pediátricos.(25,26,27)
Las necesidades de establecer hábitos favorables para la salud bucal desde los primeros momentos de la vida ha sido demostrada por múltiples estudios que han confirmado que un estilo de vida satisfactorio mejora la calidad de vida y se traduce en salud. Entre estas conductas, la higiene bucal adecuada y los hábitos no perjudiciales a la salud oral, constituyen elementos de la cultura oral sanitaria que se transforman en necesidades y que luego se ejecutan con habitual regularidad. La herramienta fundamental para establecer dichos hábitos es la Promoción para la Salud Bucal que consiste en la transmisión de conocimientos y lograr cambios de conducta y estilos de vida en un futuro.(28,29,30)
Entonces nos permite preguntar: ¿los padres tienen conocimiento sobre los medicamentos azucarados de uso pediátrico que poseen un potencial cariogénico?
María Dho realizó un estudio transversal en Corrientes a través de una encuesta domiciliaria en individuos de 34 a 44 años en referencia a los conocimientos de salud bucodental. Obtuvo un 71 % reconoce la caries dental como una enfermedad, 88 % reconoce que la caries produce perdida dentaria, 94 % considera que para prevenir la inflamación de la encía debe cepillarse los dientes, un 91 % refiere que asistir al odontólogo previene la inflamación de la encía y un 68 % manifiesta que el uso de hilo es necesario para prevenir la gingivitis. Sobre la alimentación cariogénicos; la mayoría de los encuestados distingue los alimentos cariogénicos de los no cariogénicos. Sobre los conocimientos de la acción del flúor; el 90 % tiene un concepto erróneo de su acción de blanquear a los dientes, un 68 % cree que es aconsejable cambiar el cepillo dental cada 3 meses y en relación con el nivel socioeconómico las personas de nivel medio –bajo presentaron un nivel bajo de conocimientos de salud bucal que el resto de los grupos.(31,32,33)
Ángel Crescenciano analizó la fuerza de asociación de los factores implicados en caries de la infancia temprana, realizó un examen bucal a los niños y las madres respondieron a una encuesta validada para determinar los factores asociados. Resulto que los factores más frecuentes y de mayor riesgo se relacionan con una dieta cariogenica, los hábitos incorrectos como dormir con biberón en la boca y las medidas protectoras fueron menores.
Miegimolle examino el punto de vista de los padres Irlandeses acerca de los medicamentos libres de azúcar para niños pequeños. Se entrevisto a 291 padres de niños de 4 años mediante un cuestionario para valorar sus conocimientos acerca de las formas líquidas de los fármacos, su efecto sobre la salud bucodental y la frecuencia con que examina dichas medicinas. Algo más del 17 % de los padres administraban siempre a sus hijos medicamentos en forma líquida libre de azúcar, el 58 % lo hacía en algunas ocasiones y el 24,6 % nunca había administrado a su hijo medicación libre de azúcar. El autor concluye en la necesidad de realizar campañas específicas para la promoción de empleo de medicinas sin azúcar e incrementar su disponibilidad por parte de las empresas farmacéuticas.(34,35)
L Pomarico y Col realizó un estudio transversal mediante una entrevista a responsables de niños con o sin necesidades especiales en una guardería. El uso promedio de medicación fue un 21 meses, los medicamentos se tomaron generalmente de noche, 8 % de los padres los endulzaron antes de la ingestión y la mayoría de los niños no se cepillaron los dientes después de tomar los medicamentos. 61 % estuvo hospitalizado por 21 días, el 81 %reporto no cepillarse los dientes durante su hospitalización, se observó malos hábitos de higiene bucal durante la toma de medicamentos.(36,37,38,39,40)
Potencial cariogenico de los medicamentos
La cariogenisidad de ciertos medicamentos radica en la presencia de carbohidratos fermentables dentro de sus fórmulas produciendo la disminución del flujo salival.(41,42,43,44,45) Dentro de los componentes de las fórmulas de medicamentos pediátricas se encuentra la fructuosa ,glucosa y sacarosa , utilizados como edulcorante, ya que proporciona una mayor viscosidad a la fórmula, dificultando la salivación y dando inicio a un proceso de desmineralización , por fermentación de azúcares, por bacterias acidogénica en la boca.(46,47) La variación del pH especialmente en pacientes crónicos con mayor uso de fármacos, el riesgo aumenta proporcionalmente al tiempo de uso de medicamentos.(48,49,50)
De los azucares más usados podemos destacar a la sacarosa; esta acelera el proceso de fermentación bacteriana con actividad acidogénica y la consiguiente caída del pH bucal manteniéndose por periodos más prolongados, aumentando así la incidencia de caries dental por el cual se constituye una preocupación para la salud bucal.(51)
Miegimolle realizó un estudio con el objeto de demostrar el efecto carioso que muchos medicamentos pediátricos tienen sobre la salud oral. Para ello observo las variaciones de pH de la placa dental que se producían tras enjuagarse con dos versiones del mismo medicamento uno azucarado (sacarosa) y otro no (sacarina, ciclamato y sorbitol), durante un periodo de una hora. Obtuvo valores de pH inferiores a 5,7 en el grupo de la solución azucarada y valores superiores a 5,8 en el otro grupo. La autora concluye que sustituir la sacarosa por otros edulcorantes no acidogénicos resulta esencial para prevenir el potencial cariogénico de los medicamentos pediátricos.
Garcia tras evaluar in vitro el potencial erosivo y cariogénico de los medicamentos líquidos pediátricos menciona que “ya se han tomado medidas preventivas sobre el empleo de medicamentos sin azúcar en el caso de individuos diabéticos y se debe tomar en cuenta que independientemente del tipo de azúcar que se use el consumo prolongado de ciertos medicamentos podría tener efecto sobre la caries dental y el incremento de las enfermedades periodontales particularmente en los niños”.(52,53)
El contenido de azúcares fermentables
A los medicamentos líquidos orales se les añade a su composición sacarosa o fructuosa para mejorar su sabor, estos azúcares fermentables contribuyen a una carga extra del total de azúcares consumidos por la dieta de un niño”.(54,55,56)
La sacarosa es el endulzante más usado en preparaciones de antibióticos. Según Valinoti et al. Realizaron un estudio en el cual analizaron los rangos de azúcar contenido en 29 antibióticos pediátricos aplicando el método de cromatografía líquida de alta eficiencia mostrando rangos desde el 26 %-100 % lo cual estimularía también una mayor adhesividad de las bacterias al sintetizar polisacáridos extracelulares e intracelulares a partir del azúcar.(57)
Khater realizaron un estudio in vitro “Pediatric liquid medicamentes-Are they cariogenic “An in vitro study” en el cual usaron varios medicamentos líquidos pediátricos observando así un mayor crecimiento de Streptococcus mutans en medicamentos multivitaminicos.
El PH endógeno del medicamento
El pH es un factor crítico para todos aquellos medicamentos que se encuentren en formas liquidas acuosas, ya que puede ejercer un efecto sobre la solubilidad del principio activo condicionando la estabilidad de los medicamentos, la tolerancia biológica de la forma farmacéutica y la actividad del principio activo.(23) La variación de pH de un medicamento puede variar desde ser acido como pH3,5 o hasta alcalino como pH7.
El pH de un medicamento está relacionado con un efecto erosivo en la superficie del esmalte lo que produciría una mayor adhesividad de la placa dental al esmalte dando inicio a la caries.(2,5)
Una significativa disminución del pH de la placa dental después de la administración de medicamentos líquidos pediátricos, con rangos entre 5,3 y 5,8 lo cual es crítico para el esmalte dental.(58)
Vazquez et al. demostraron una significativa disminución del pH de la placa dental después de la administración de medicamentos pediátricos con hierro. En el estudio se incluyó 5 medicamentos líquidos con hierro, 3 con sacarosa y 2 con sorbitol. Este estudio reportó que los medicamentos con sacarosa disminuyeron de manera considerable el pH mientras no hubo cambios apreciables del pH con el sorbitol.
Efecto xerostómico que puede causar el medicamento
La xerostomía es la sensación de boca seca producto de una alteración del funcionamiento de las glándulas salivales, produciendo hiposecreción salival. Existen múltiples causas siendo las principales el uso de fármacos.(59,60)
La saliva tiene una capacidad buffer en el medio oral neutralizando los ácidos producidos tras las comidas y acumulación de placa bacteriana. El flujo salival vuelve gradualmente a neutro el pH en 30-60 minutos iniciando de esta manera el proceso de remineralización dental. Pero si hubiera un déficit del flujo salival el pH estará disminuido por más tiempo y el efecto tampón salival será deficiente.(61)
El uso prolongado de medicamentos preocupa en la actualidad principalmente por la frecuencia de su ingestión de 3 a 4 veces al día y su uso nocturno periodos en los cuales el efecto protector y flujo salival esta disminuido.(62)
Condición sistémica del paciente
Los niños que padecen enfermedades crónicas, son pacientes de alto riesgo. Poseen condiciones sistémicas que pueden afectar a las piezas dentarias y a los tejidos periodontales, lo que asociado a una higiene oral deficiente, dietas poco vigiladas, polifarmacia y el escaso o ausente control odontológico favorece a desarrollar enfermedades de la cavidad oral, como enfermedad periodontal o caries.(63,64)
El riesgo de la utilización de medicamentos azucarados se incrementa cuando la ingesta de los mismos se realiza de manera prolongada en niños con enfermedades crónicas como: enfermedades cardiacas, encefalopatías, uso de ATB a largo plazo en caso de otitis media a repetición, antihistamínicos en pacientes con rinitis alérgicas y urticarias crónicas, medicamentos para el resfrío, tos, fiebre. Además, los niños que padecen enfermedades sistémicas cursan etapas de su enfermedad en las que puede estar alterado su estado inmunológico. Los niños con condiciones médicas crónicas tienen más probabilidad de experimentar barreras para recibir atención dental.(65)
Miegimolle et al realizó un estudio considerando 94 niños con enfermedades crónicas y 92 controles sanos de edades de 2 a 17 años. La muestra fue dividida en dos grupos, administrándose en medicaciones de consistencia líquida con azúcar; mientras que el otro grupo la medicación se encontraba libre de azúcar. Se realizó control bucal e n la totalidad de la muestra. Los resultados mostraron que los niños que recibían medicaciones liquidas azucaradas de forma crónica tenían mayor números de caries en los dientes temporales anteriores, que los niños del grupo control.(66)
Conocimientos sobre medicamentos orales pediátricos
Todavía no es una práctica habitual llevar al niño al dentista a revisiones periódicas cuando no presenta patología, sin embargo es el pediatra quien los controla desde que nace, lo que permitirá detectar cualquier alteración dentobucofacial.
El pediatra tiene un rol determinante en el proceso de tender puentes hacia el cuidado especializado por parte del odontopediatra. Tiene un rol fundamental tanto en la promoción de la salud oral, la detección precoz de patologías odontológica y la derivación oportuna. Por todo ello, los profesionales relacionados con la ciencia de la salud deben conocer los factores etiológico de las caries con el objeto de minimizar los efectos secundarios de la medicación en el enfermo crónico infantil.(67)
Los profesionales de la salud deberán prescribir medicinas libre de azúcar (sustituir la sacarosa por edulcorante no cariogénico; xilitol, sorbitol, sacarina) y no solo en los casos que la medicación se ingiera de forma crónica.(1,5) Cada receta de medicamento azucarado prescripto debería ir acompañado de los consejos sobre higiene bucal.(55)
Meyerss evaluó “La percepción y actitudes de los padres y cuidadores de niños sobre el uso de medicamentos pediátricos y su potencial erosivo y cariogénico” en el cual reporta que apenas un 21 % de cuidadores asocian el uso de medicamentos con caries dental. Además, un 84 % de los cuidadores nunca habían recibido instrucciones de higiene oral después de la administración de medicamentos.
Los padres administran medicamentos a los niños a la hora de dormir o en las madrugadas, usando goteros o jeringas sin tomar medidas preventivas después de su administración. Los padres no son conscientes del contenido de azúcar de ese preparado farmacéutico, ni las consecuencias que este puede tener sobre la dentición.
Ciancio “La percepción de los Pediatras frente el uso de medicamentos azucarados y su relación con la salud oral”, el 65 % mencionó una posible relación entre carbohidratos fermentables y caries dental, a pesar de que solo un 50 % de pediatras dan instrucciones a los padres de los niños sobre la higiene oral después del consumo de medicamentos.(22)
Humaid se enfocó en valorar el conocimiento de la relación de los medicamentos azucarados y la salud oral el cual aplicó cuestionarios a 55 pediatras de la ciudad de Nellore. En base a las respuestas se determinó que el 95 % de pediatras prescriben medicamentos en presentaciones líquidas, el 60 % desconocía el alto porcentaje de azúcar que podría contener un medicamento, el 73 % tenía conocimiento de la existencia de sustitutos de azúcar, el 70 % no tenía conocimiento del nivel de acidez que podría contener un medicamento, y el 90 % no proporcionó instrucciones del cuidado dental después del consumo de un medicamento liquido azucarado.(17)
CONCLUSIONES
La caries dental, anteriormente considerada una enfermedad infecciosa transmisible, ha sido reclasificada como una enfermedad no transmisible y controlable, lo que cambia el paradigma de su manejo y prevención. Esta condición está estrechamente relacionada con factores de riesgo compartidos con otras enfermedades crónicas, como el consumo excesivo de azúcares y hábitos de higiene bucal deficientes. En particular, los medicamentos pediátricos líquidos azucarados representan una preocupación significativa debido a su potencial cariogénico y erosivo, especialmente en niños con enfermedades crónicas que requieren medicación prolongada.
Estudios han demostrado que el contenido de sacarosa en medicamentos pediátricos puede desbalancear el microbioma oral, disminuir el pH bucal y aumentar el riesgo de caries dental. Además, la xerostomía inducida por algunos fármacos reduce la capacidad tamponadora de la saliva, incrementando el daño al esmalte dental. A pesar de la disponibilidad de alternativas libres de azúcar, su uso sigue siendo limitado debido al desconocimiento por parte de pediatras y cuidadores.
Es fundamental fomentar la prescripción de medicamentos libres de azúcar y acompañar cada receta con instrucciones claras sobre higiene oral. Asimismo, se requiere un enfoque colaborativo entre pediatras y odontólogos para promover la salud bucal desde edades tempranas, educar a los padres y desarrollar políticas públicas que regulen el contenido de azúcares en los medicamentos pediátricos. Estas medidas contribuirán significativamente a la reducción de la prevalencia de caries dental y a la mejora de la salud general de la población infantil.
REFERENCIAS BIBLIOGRÁFICAS
1. Alvarado MAG. Gentrification and Community Development: An analysis of the main lines of research. Gentrification 2023;1:2–2. https://doi.org/10.62486/gen20232.
2. Ángel-Crescenciano ME, Ortiz-Moreno R, López Portillo A. Factores asociados a la caries de la infancia temprana: experiencia en una Unidad de Medicina Familiar del Estado de México. Rev Méd Fam. 2016;18(1):5-12.
3. Asencios-Trujillo L, Asencios-Trujillo L, Rosa-Longobardi CL, Gallegos-Espinoza D, Piñas-Rivera L. Family functionality and resilience in adolescents in the first year of high school in a public educational institution in Carabayllo, Lima. Salud, Ciencia y Tecnología - Serie de Conferencias 2023;2:405–405. https://doi.org/10.56294/sctconf2023405.
4. Auza-Santiváñez JC, Díaz JAC, Cruz OAV, Robles-Nina SM, Escalante CS, Huanca BA. Bibliometric Analysis of the Worldwide Scholarly Output on Artificial Intelligence in Scopus. Gamification and Augmented Reality 2023;1:11–11. https://doi.org/10.56294/gr202311.
5. Banu E, Geetha A. Hybrid Convolutional Neural Network with Whale Optimization Algorithm (HCNNWO) Based Plant Leaf Diseases Detection. Data and Metadata 2023;2:196–196. https://doi.org/10.56294/dm2023196.
6. Barrios CJC, Hereñú MP, Francisco SM. Augmented reality for surgical skills training, update on the topic. Gamification and Augmented Reality 2023;1:8–8. https://doi.org/10.56294/gr20238.
7. Basso ML. Conceptos actualizados en cariología. Rev Asoc Odontol Argent. 2019;107:25-32.
8. Bhatt SK, Srinivasan S, Prakash P. Brain Tumor Segmentation Pipeline Model Using U-Net Based Foundation Model. Data and Metadata 2023;2:197–197. https://doi.org/10.56294/dm2023197.
9. Bordoni, Escobar Rojas, Castillo Mercado. Odontología Pediátrica: “La salud bucal del niño y el adolescente en el mundo actual”. 1° ed. Buenos Aires: Médica Panamericana; 2010.
10. Bory E de JP, Naranjo OV, Herrero LB, Flores LGA, Fuentes MGB. Pertinence of the teaching use of virtual classroom by Basic Biomedical Science Department. Seminars in Medical Writing and Education 2023;2:31–31. https://doi.org/10.56294/mw202331.
11. Caero L, Libertelli J. Relationship between Vigorexia, steroid use, and recreational bodybuilding practice and the effects of the closure of training centers due to the Covid-19 pandemic in young people in Argentina. AG Salud 2023;1:18–18. https://doi.org/10.62486/agsalud202318.
12. Cano CAG. Education, urbanism, and gentrification: convergence of issues and solutions. Gentrification 2023;1:1–1. https://doi.org/10.62486/gen20231.
13. Céspedes NL, Samuel LL, Ledesma LB. Use of radiographs in endodontic treatments in pregnant women. Odontologia (Montevideo) 2023;1:07–07. https://doi.org/10.62486/agodonto202307.
14. Chávez M P. Médico programa formación pediatría Universidad de Chile. Servicio de Pediatría Hospital Clínico San Borja Arriarán. 2018;17(71).
15. Chavez NE. Bed bathing in adult critical care patients. Interdisciplinary Rehabilitation / Rehabilitacion Interdisciplinaria 2023;3:54–54. https://doi.org/10.56294/ri202354.
16. Ciancio SG. Los medicamentos como factor de riesgo de caries y enfermedad periodontal. NY State Dent. 1997;Oct.
17. Claudio BAM. Implementation of a Machine Learning Algorithm for the Detection of Cardiovascular Diseases in Adult Patients in Public Hospitals of Lima, Peru, 2023. LatIA 2023;1:13–13. https://doi.org/10.62486/latia202313.
18. Dho MS. Conocimientos de salud bucodental en relación con el nivel socioeconómico en adultos de la ciudad de Corrientes, Argentina. Rev Fac Nac Salud Pública. 2015;33(3):361-8.
19. Feigal RJ. Potencial de caries dental de los medicamentos líquidos. Rev Odontol. 2019;13(3):12-25.
20. Franco Giraldo Á. La salud bucal, entre la salud sistémica y la salud pública. Univ Salud. 2021;23(3):10-23.
21. Franklin N, Mayor Y, James YO, Roberts G. Estado de la salud bucal de niños en una unidad de cuidados intensivos pediátricos. Int J Paediatr Dent. 2000;26(3):319-24.
22. García O, Salazar E. Efectos de los medicamentos orales líquidos en la inducción de caries rampantes. Reporte de un caso. Acta Odontol Venez. 2009;47(1).
23. Gómez-Cano CA, Miranda-Passo JC, Fernández RR. Bibliometric analysis of the scientific production on crowdsourcing in health. Salud, Ciencia y Tecnología 2023;3:597–597. https://doi.org/10.56294/saludcyt2023597.
24. González JLO, Ormaza DNA, Rengel GFF, Carrión GAG. Studies on diagnosis and treatment of trigeminal neuralgia. Salud, Ciencia y Tecnología - Serie de Conferencias 2023;2:1110–1110. https://doi.org/10.56294/sctconf20231110.
25. Heredia LS, Estrin MA. Multidrug-resistant tuberculosis: When to suspect multidrug-resistant TB in adolescents. SCT Proceedings in Interdisciplinary Insights and Innovations 2023;1:150–150. https://doi.org/10.56294/piii2023150.
26. Humaind AI. Contenido de edulcorante y potencial cariogénico de medicamentos orales pediátricos. Rev Int Cienc Salud. 2018.
27. Jamouli Y, Tetouani S, Cherkaoui O, Soulhi A. A model for Industry 4.0 readiness in manufacturing industries. Data and Metadata 2023;2:200–200. https://doi.org/10.56294/dm2023200.
28. Jesús PBE de, Naranjo OV, Herrero LB, Flores LGA, Fuentes MGB. Hybrid teaching: a departmental teaching innovation participating in university digital transformation. Seminars in Medical Writing and Education 2023;2:28–28. https://doi.org/10.56294/mw202328.
29. Jiménez R, Deroncelé M, Corona Carpio M, Pereyra A. Factores de riesgo de caries en escolares de 5 a 11 años. MEDISAN. 2016;20(5).
30. Khater AJ, Japairas YH. Una revisión sobre formas farmacéuticas multiparticulares con sabor enmascarado para su uso pediátrico. Rev Int Pharm. 2023.
31. Mariño YB, Cristo HGG, Vidal MD, Marrero YP, Labrada SM, Díaz LER. Behavior of stomatological emergencies of dental origin. Mario Pozo Ochoa Stomatology Clinic. 2022-2023. Odontologia (Montevideo) 2023;1:06–06. https://doi.org/10.62486/agodonto20236.
32. Martínez CMO, Rivera RIB, Perez RLR, Guzmán JRV, Carazas RR, Suárez NR, et al. Rescue of the historical-cultural heritage of the Yanesha: interculturality and inclusive education of the oral traditions. Multidisciplinar (Montevideo) 2023;1:5–5. https://doi.org/10.62486/agmu20235.
33. Martinez N, Michel B, Kent L. Necesidades de salud oral y barreras para el cuidado dental en niños hospitalizados. Community Dent Health. 2007;27(5):206-11.
34. Martínez-Herrera P, González NS. Medicamentos pediátricos y su potencial cariogénico. Reporte de un caso. Odontol Pediátrica. 2016;15(1):79-81.
35. Meyers RS. El pasado, el presente y el futuro de las formas farmacéuticas orales para niños. J Pediatr Pharmacol. 2024.
36. Miegimolle Herrero M, Planells del Pozo P, Martínez E, Gallegos L. Relación de los medicamentos azucarados y la aparición de caries en la infancia. Odontol Pediatr. 2003;11(1):21-5.
37. Milián YF. Design of a training course as an integral training tool for newborn care. Community and Interculturality in Dialogue 2023;3:85–85. https://doi.org/10.56294/cid202385.
38. Navas M, Morella R, Alvares Z. Evaluación en un servicio odontológico público: nivel de riesgo de caries. Rev Salud Pública. 2016;44(3):19-26.
39. Ogolodom MP, Ochong AD, Egop EB, Jeremiah CU, Madume AK, Nyenke CU, et al. Knowledge and perception of healthcare workers towards the adoption of artificial intelligence in healthcare service delivery in Nigeria. AG Salud 2023;1:16–16. https://doi.org/10.62486/agsalud202316.
40. Orsetti M, Bertolini Y, Villaalta AF, Creo F, Santillan P, Inzaurralde N. Food safety and the approach of the Human Milk Collection Center at the Hospital Zonal General de Agudos “Prof. Dr. Ramón Carrillo.” Community and Interculturality in Dialogue 2023;3:104–104. https://doi.org/10.56294/cid2023104.
41. Pacheco ML, Sánchez OL. Affected Mexico human papillomavirus vaccine: a proposal for collective health care. Community and Interculturality in Dialogue 2023;3:99–99. https://doi.org/10.56294/cid202399.
42. Pardo AML, Romero YÁ, Díaz DR, Alvarez AG, Roque LP, Labrada LSV. Dental caries, nutritional status and oral hygiene in schoolchildren, La Demajagua, 2022. Odontologia (Montevideo) 2023;1:08–08. https://doi.org/10.62486/agodonto202308.
43. Paredes FP, Toapanta ET, Bonilla VC, Freire DR. Hematological alterations in farmers exposed to organophosphate pesticides. Salud, Ciencia y Tecnología 2023;3:568–568. https://doi.org/10.56294/saludcyt2023568.
44. Peñaloza JEG, Bermúdez LMA, Calderón YMA. Perception of representativeness of the Assembly of Huila 2020-2023. Multidisciplinar (Montevideo) 2023;1:13–13. https://doi.org/10.62486/agmu202313.
45. Pérez GAJ, Cruz JMH de la. Applications of Artificial Intelligence in Contemporary Sociology. LatIA 2023;1:12–12. https://doi.org/10.62486/latia202412.
46. Pitts NB, Twetman S, Fisher J, Marsh PD. Understanding dental caries as a non-communicable disease. Nuevo paradigma de caries. Br Dent J. 2021;231(12):749-53.
47. Pomerico L, Souza IPR, Rangel Tura LF. Medicamentos azucarados y hospitalizaciones: factores de riesgo de caries en niños con o sin necesidades especiales. Eur J Paediatr Dent. 2005;6(4):197-201.
48. Quiroz FJR, Oncoy AWE. Resilience and life satisfaction in migrant university students residing in Lima. AG Salud 2023;1:9–9. https://doi.org/10.62486/agsalud20239.
49. Ramírez VA, Ruetti E. Exploring the integration of emotional, cognitive and physiological processing in preschool. Interdisciplinary Rehabilitation / Rehabilitacion Interdisciplinaria 2023;3:49–49. https://doi.org/10.56294/ri202349.
50. Revelo EML, Cano JRM, Yarpaz LGR. Determination of perceived quality in nursing care at a care home in Tulcán. Salud, Ciencia y Tecnología - Serie de Conferencias 2023;2:606–606. https://doi.org/10.56294/sctconf2023606.
51. Rivera Cruz AM, Alonso A, Pavón E, Prieto Y. Prevalencia y factores de riesgo de caries dental en pacientes del municipio de Urbano Noris. CCM. 2017;21(1).
52. Roberst IF. Relación entre medicamentos endulzados con sacarosa. Br Med. 2019.
53. Rodríguez-Portelles AC, Rómulo AMC, Choque RC, Pérez MPT, Salas DSM, Jaimes I, et al. Aortic peak flow variation as a predictor of fluid responsiveness in pediatric septic shock patients under mechanical ventilation. Salud, Ciencia y Tecnología 2023;3:584–584. https://doi.org/10.56294/saludcyt2023584.
54. Ron M, Pérez A, Hernández-Runque E. Prevalence of self-perceived musculoskeletal pain and its association with gender in teleworkers of the management team of a Venezuelan food manufacturing company. Interdisciplinary Rehabilitation / Rehabilitacion Interdisciplinaria 2023;3:51–51. https://doi.org/10.56294/ri202351.
55. Rosero JVA. Risk analysis of miscarriage among workers at the “sandflowers” floriculture in Pichincha province. Salud, Ciencia y Tecnología - Serie de Conferencias 2023;2:602–602. https://doi.org/10.56294/sctconf2023602.
56. Rueda AJQ, Ortiz FMR, Blandón KDO, Rincon LFP, Cano CAG. Alternatives to agricultural production different from the traditional way. Management (Montevideo) 2023;1:10–10. https://doi.org/10.62486/agma202310.
57. Salto AM, Estrin MA. Therapeutic effect of Gliflozins in Nonalcoholic Hepatic Steatosis. SCT Proceedings in Interdisciplinary Insights and Innovations 2023;1:149–149. https://doi.org/10.56294/piii2023149.
58. Samanez MMA. Meritocracy and certification in the quality of public managemen. Management (Montevideo) 2023;1:8–8. https://doi.org/10.62486/agma20238.
59. Santos CA, Ortigoza A, Barrios CJC. Nursing students’ perceptions of clinical clerkship. Seminars in Medical Writing and Education 2023;2:30–30. https://doi.org/10.56294/mw202330.
60. Soares LM, Estrin MA. Cognitive impact of chronic opioid use: A systematic review. SCT Proceedings in Interdisciplinary Insights and Innovations 2023;1:151–151. https://doi.org/10.56294/piii2023151.
61. Sotomayor YR, Chieng LYD, Enrique LEP, Brooks HLI, Mola KP, Torres JJC. Gender approach in the activity and scientific production of Cuban medical university journals. Data and Metadata 2023;2:199–199. https://doi.org/10.56294/dm2023199.
62. Tennant M. Salud Bucal y Hospitalizaciones en niños de Australia Occidental. Community Dent Health. 2009;45(3):204-7.
63. Ulloa B JP, Fredes F. Manejo actual de la xerostomía. Rev Chilena Med Oral. 2016;76(2).
64. Valinoti AC. ¿Son las formulaciones antibióticas pediátricas factores de riesgo potenciales para la caries dental y la erosión dental? Rev Odontol Dent J. 2016.
65. Vallejo FAA, Vasconez VSE, Moscoso JM, Martínez JC, Herrera PJC. Resection of the extravertebral portion of the filum terminale with posterior internal sphincterotomy, a surgical technique for managing chronic constipation and encopresis in children. Salud, Ciencia y Tecnología 2023;3:576–576. https://doi.org/10.56294/saludcyt2023576.
66. Vázquez-Blanco S, González L, Freire M, Dávila-Pousa MC, Crespo-Diz C. Determinantes del pH como criterio de calidad en la elaboración de fórmulas magistrales orales. Form Hosp. 2018;42(6).
67. Young Blevins JO. Estado de la atención de la salud bucal en niños hospitalizados. MCN Am J Matern Child Nurs. 2013;23(2):115-9.
FINANCIACIÓN
Ninguna.
CONFLICTO DE INTERESES
Ninguno.
CONTRIBUCIÓN DE AUTORÍA
Conceptualización: Eva Yolanda Velásquez.
Curación de datos: Eva Yolanda Velásquez.
Análisis formal: Eva Yolanda Velásquez.
Investigación: Eva Yolanda Velásquez.
Metodología: Eva Yolanda Velásquez.
Administración del proyecto: Eva Yolanda Velásquez.
Recursos: Eva Yolanda Velásquez.
Software: Eva Yolanda Velásquez.
Supervisión: Eva Yolanda Velásquez.
Validación: Eva Yolanda Velásquez.
Visualización: Eva Yolanda Velásquez.
Redacción – borrador original: Eva Yolanda Velásquez.
Redacción – revisión y edición: Eva Yolanda Velásquez.